핵심 요점(KEY POINTS)
. 대부분의 스포츠는 양 손목과 손 사용을 요구하며, 모든 스포츠에서는 이들 신체 부위가 일시적이거나 보조적인 역할로라도 사용된다.
. 흔히 내려지는 “염좌(sprain)” 진단과 경기 지속을 위한 압박은 선수로 하여금 적절한 치료 없이 경기장 또는 코트로 복귀하도록 만들 수 있다. 그러나 부정확한 진단과 치료는 손목 및 손에 만성 통증이나 기능장애를 초래할 수 있다.
. 기본적인 가동 범위 검사(range of motion), 근력 검사(strength), 촉진(palpation)과 같은 단순 선별 검사만으로도 잠재적 이상을 확인할 수 있다. 손목과 손에 대한 특수 검사는 이러한 우려 영역을 면밀히 살피는 데 도움을 준다. 주의해야 할 점은 양성 반응이 특정 진단을 강하게 시사할 수 있지만, 음성 반응이라고 해서 그 진단을 완전히 배제할 수 있는 것은 아니라는 것이다.
서론(INTRODUCTION)
적절히 기능하는 손목과 손은 스포츠 참가에 필수적이다. 스포츠의 본질은 신체의 숙련된 활용을 포함하며, 손목과 손은 이러한 기술의 초점이 되는 경우가 많다. 대부분의 스포츠는 양쪽 손목과 손 사용을 필요로 하나, 장거리 달리기나 일부 축구 포지션, 일손(한 손) 스포츠 등은 예외일 수 있다. 그러나 이들 스포츠조차도 일시적 혹은 보조적인 역할로 손목과 손 사용이 요구된다고 볼 수 있다.
손목 및 손 손상의 발생률은 연구 대상군에 따라 다르지만 전체 운동 손상의 3%에서 25% 범위로 보고된다.¹ 전문 혹은 엘리트 선수 치료 경험이 많은 의사들은 골절(fracture) 환자를 더 많이 보는 반면, 현장(training room)이나 사이드라인 의사는 연부조직 손상(soft-tissue injuries)을 더 자주 접하게 될 것이다.
사이드라인 의사는 손목과 손 손상을 평가할 때 독특한 이점을 가진다. 그/그녀는 손상 기전(mechanism of injury), 충돌력(force of the impact), 환자의 상대적 무통성 정도(relative stoicism)에 대한 정보를 얻을 수 있는데, 이는 조기 진단과 치료에 크게 도움을 준다.¹ 이러한 정보는 진단의 정확성을 현저히 높일 수 있다.
손목과 손은 정교한 해부학적 구조와 복잡한 동작, 기능을 지니고 있어 때때로 난해한 영역으로 여겨진다.¹,² 특히 해당 부위 손상을 드물게 접하는 실무자에게 그렇다. 이러한 난해함은 흔히 “염좌”라는 진단으로 이어지며, 경기를 계속해야 한다는 압박감 하에서 적절한 치료 없이 선수가 경기장으로 돌아가게 만든다.² 그러나 부정확한 진단과 치료는 손목 및 손의 만성 통증이나 기능장애로 이어질 수 있고, 이는 운동 선수 경력에 조기 종지부를 찍을 수 있다. 따라서 의료 전문인으로서 자신의 능력을 극한까지 끌어올리되, 그 한계를 명확히 알고 해당 한계에 도달했을 때 신속히 의뢰하는 자세가 손목과 손 부상에 대해서는 더욱 절실하다.
스포츠에서 손목과 손의 중요성, 손상의 빈도, 진단 및 치료 지연의 결과 등을 고려할 때, 이러한 구조에 대한 숙련도가 얼마나 가치 있는지 알 수 있다. 운동 선수들을 돌보는 모든 실무자들은 손목과 손의 복잡한 해부학과 생리학, 다양한 스포츠가 이들 구조에 가하는 특수한 요구사항, 의학 문헌에서 권장하는 신체검사 기법들에 대해 이해하도록 노력하는 것이 좋다.
해부학(ANATOMY)
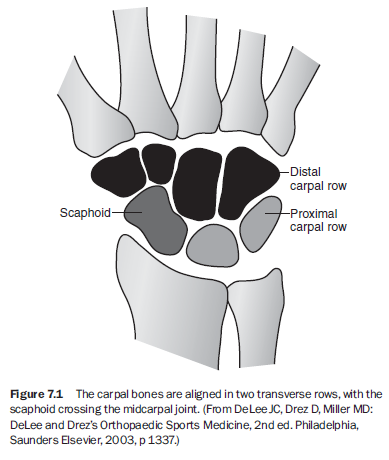
손목(wrist)은 두 개의 가로열(transverse row)로 배열된 수근골(carpal bones)로 이루어지며, 이 중 주상골(scaphoid)만이 중수근관절(midcarpal joint)을 가로지른다¹ (그림 7.1). 주상골의 위치는 원위열(distal row)이 압축 부하를 받을 때 이탈하는 것을 막아 중수근관절 붕괴를 방지한다.² 이 위치 특성상 주상골은 다른 수근골보다 손상 위험이 크다.
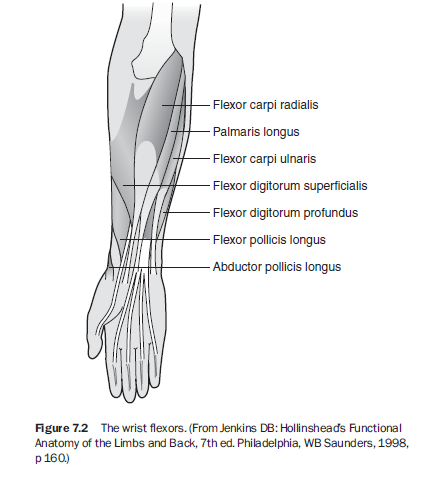
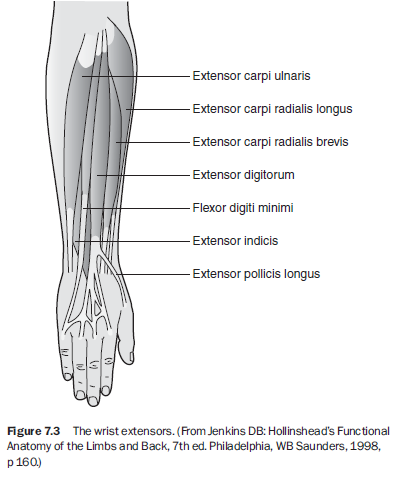
두상골(pisiform)은 일부 저자들에 의해 참된 수근골이 아닌 종자골(sesamoid bone)로 분류된다. 그 이유 중 하나는 수근골에 기시(origin)하거나 정지(insert)하는 근건이 없지만, 두상골은 예외적으로 척측수근굴근(flexor carpi ulnaris)과 소지외전근(abductor digiti minimi)의 건(tendon) 접합부에 위치하기 때문이다. 이러한 이유로 손목 동작은 항상 수동적이다.² 이 동작을 담당하는 건들은 장요측수근신근(extensor carpi radialis longus) 및 단요측수근신근(brevis), 척측수근신근(extensor carpi ulnaris), 요측수근굴근(flexor carpi radialis), 척측수근굴근(flexor carpi ulnaris), 장장근(palmaris longus)이다(그림 7.2와 7.3).
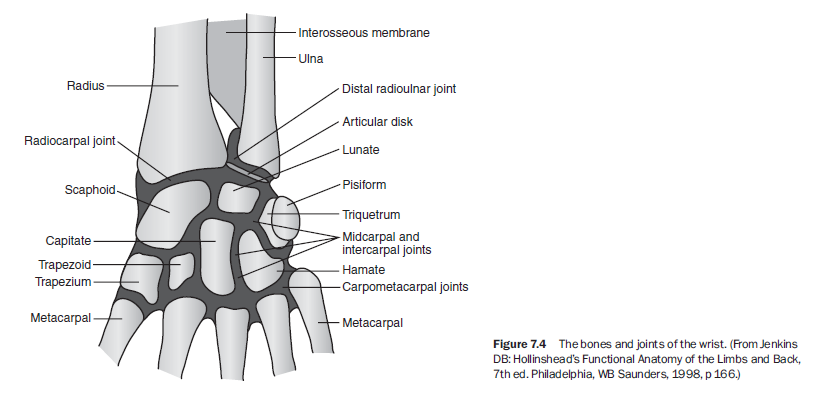
손목 관절은 원위요척관절(distal radioulnar joint), 요측수근관절(radiocarpal joint), 수근간관절(intercarpal joints), 중수근관절(midcarpal joint), 수근중수관절(carpometacarpal joints)을 포함한다(그림 7.4). 요골(radius)은 주상골과 월상골(lunate)과 관절하며, 이 관절은 손목에 가해지는 축성 하중(axial load)의 60%를 부담한다.³ 월상골과 삼각골(triquetrum)은 척골(ulna)과 직접 관절하지 않고 삼각섬유연골복합체(TFCC)와 관절한다.
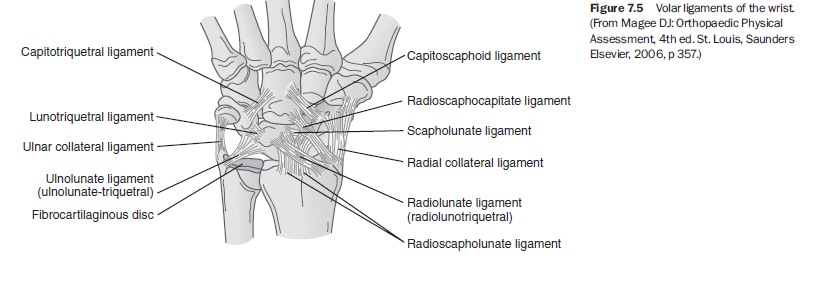
손목의 안정성은 관절낭 내(intracapsular) 인대 구조에 의해 유지되며, 장측(volar) 면 인대가 더 강하다(그림 7.5). 이 중 가장 중요한 인대 중 하나는 주상월상인대(scapholunate ligament)로, 손목 안정성에 크게 기여하며 흔히 손상된다.¹
손의 해부학은 매우 복잡하며 여기서는 자세한 기술은 범위를 벗어난다. 하지만 선수 관리를 위해서는 손의 골격 구조, 근건성 구조(musculotendinous articulations), 신경혈관 다발(neurovascular bundles), 격실(compartmental) 해부학에 대한 이해가 필수적이다.
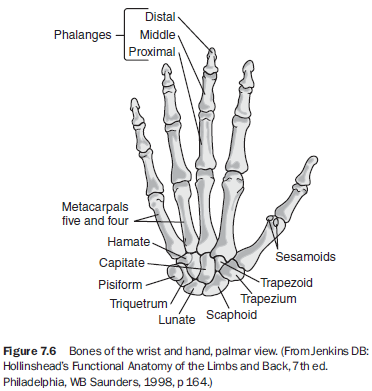
손(hand)은 수근(carpus) 원위부에 위치한 21개의 골로 구성되며, 여기에는 중수골(metacarpals), 지골(phalanges), 그리고 무지(엄지) 종자골 2개가 포함된다⁴ (그림 7.6). 각 중수골은 근위부(base), 원위부(head), 그리고 그 사이의 골체(body)로 이루어진다. 지골 역시 유사한 구조를 가지며, 각 손가락은 3개 지골을, 엄지는 2개 지골을 가진다.
손의 관절은 수근중수관절(carpometacarpal joints), 중수지절관절(MCP), 그리고 지절간관절(IP)을 포함한다. 각 손가락은 근위지절간관절(PIP)과 원위지절간관절(DIP)을 가지며, 엄지는 단 하나의 IP 관절만을 가진다. 2번 및 3번 중수골은 서로, 그리고 원위 수근골과 관절해 거의 움직임이 없다. 반면 4번과 5번 중수골은 상당히 움직임이 크며(엄지만큼은 아니지만),³ 이는 악력을 증가시키는데 도움이 된다. MCP 관절의 측부인대(collateral ligaments)는 손가락이 신전되었을 때 상당한 측방 이동을 허용하나, 굴곡 시에는 긴장되어 측방 이동을 제한한다. IP 관절은 경첩(hinge) 관절로 굴곡과 신전만 가능하다. MCP와 IP 관절 모두 장측면에 두꺼운 장측판(palmar plate)이 있어 과신전을 방지한다.⁴
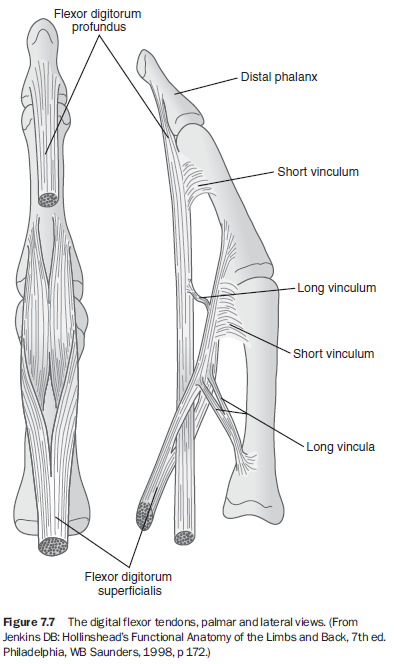
손의 외재근(extrinsic muscles)은 전완과 주두(팔꿈치)에서 기원한다. 손가락 굴근건(flexor tendons)은 천지굴근건(flexor digitorum superficialis)과 심지굴근건(flexor digitorum profundus)이 있으며, 이들은 중수골과 DIP 사이 섬유-골성 터널을 지나 각각 중간 및 말절골 기저부에 부착된다(그림 7.7). 손가락 신근건(extensor tendons)은 손목 배측을 6개 구획으로 나뉘어 지나며,⁴ 여기에는 총지신근건(extensor digitorum communis), 집지신근건(extensor indicis proprius), 소지신근건(extensor digiti minimi)이 포함된다. 후자 두 개는 각각 검지와 새끼손가락의 보조 신전근이다.⁵
내재근(intrinsic muscles)에는 무지구(thenar), 새끼구(hypothenar), 충양근(lumbrical), 골간근(interosseous)이 있다. 무지구 근육은 엄지의 외전(abduction)과 대립(opposition)을 담당하며, 엄지의 굴곡과 신전은 전완 근육에 의해 조절된다. 골간근과 충양근은 MCP 관절을 굴곡하고 IP 관절 신전에 도움을 주며, 손가락을 외전, 내전한다.⁶ (그림 7.8)
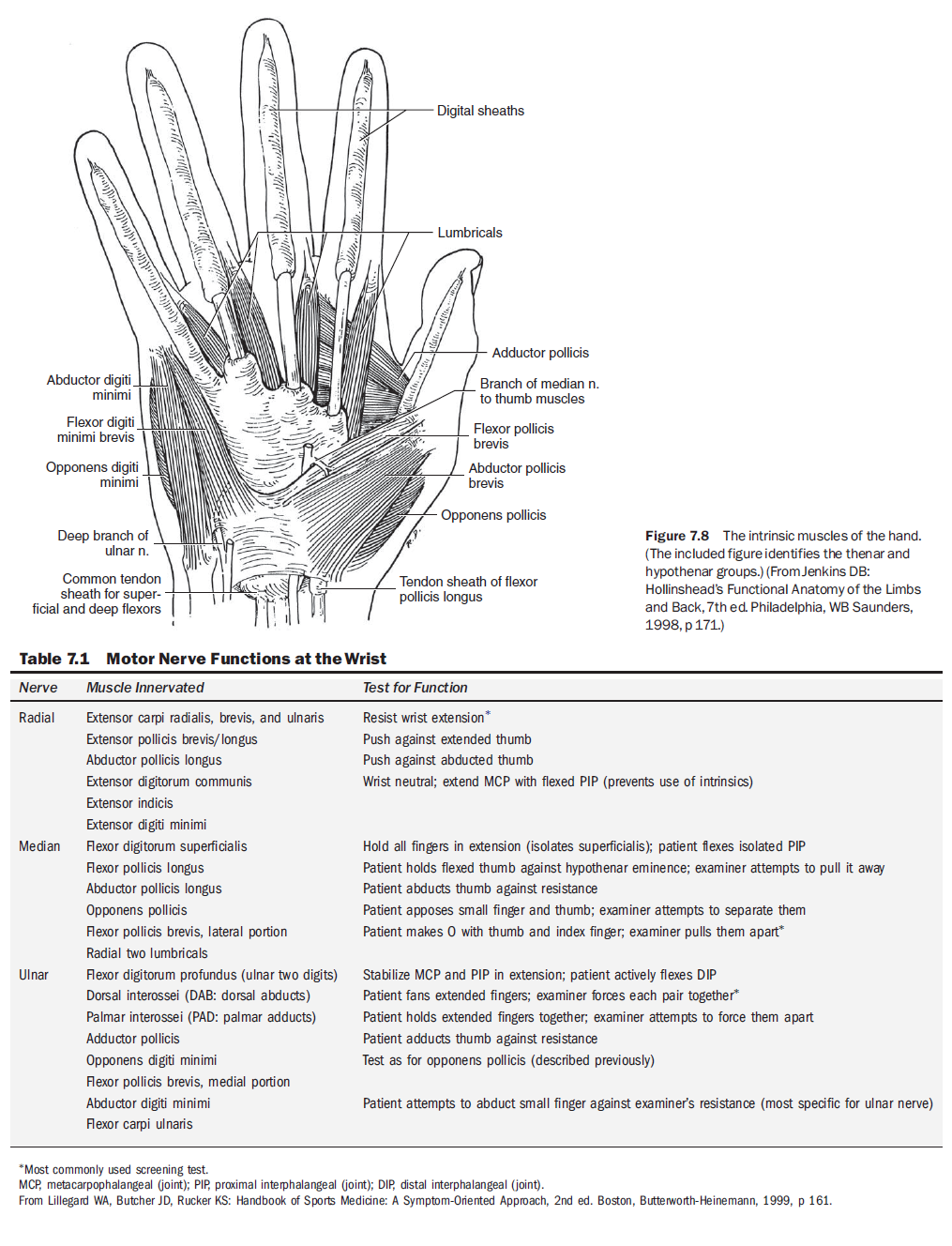
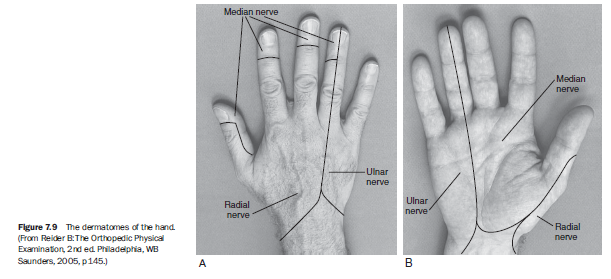
정중신경(median nerve)은 무지구 근육과 요측 2개 충양근을 지배하고, 엄지부터 세 번째 손가락, 그리고 약지의 요측 반쪽의 장측 감각을 담당한다. 척골신경(ulnar nerve)은 나머지 내재근 운동조절과 새끼손가락 및 약지 척측 반의 감각을, 요골신경(radial nerve)은 손등 감각을 담당한다.⁶ (표 7.1 및 그림 7.9 참조)
운동 범위(RANGE OF MOTION)
능동적(Active)
많은 저자들은 능동적인 운동 범위 간단 선별검사를 권장한다. 예를 들어, 환자가 손바닥을 아래로 향하게 한 상태에서 손가락을 신전하고 전완을 회외(supination)한 뒤 손가락을 주먹 형태로 서서히 굴곡하도록 하거나, 손목을 사방으로 움직이게 하는 식이다.² 이 때 나타나는 어떤 이상도 더 면밀히 검사할 수 있다.
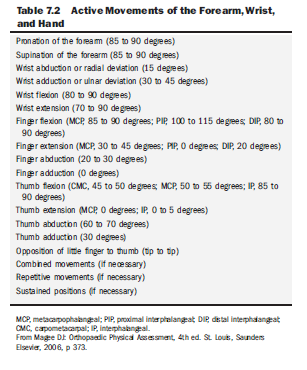
중립 자세에서 시작했을 때 전완의 회내(pronation)와 회외(supination)는 각각 약 85~90도까지 가능하다(표 7.2). 개인차가 크므로 환자의 반대쪽 정상 팔과 비교하는 것이 중요하다. 요측편위(radial deviation)는 약 15도, 척측편위(ulnar deviation)는 약 30~45도이다. 손목 굴곡은 80~90도, 신전은 70~90도까지 가능하다.³
손목 굴곡과 함께 손가락 굴곡 범위는 감소한다. 손목이 중립일 때 MCP 관절은 85~90도, PIP는 100~115도, DIP는 80~90도 굴곡이 가능하다. 손가락 신전은 MCP에서 30~45도, DIP에서 20도까지 이루어질 수 있다.³ PIP 관절은 0도 신전 범위를 가져 배측 탈구(dorsal dislocation)에 취약하다.
손가락과 달리 엄지는 수근중수관절(CMC)에서 45~50도 굴곡이 가능하다. 나머지 굴곡 메커니즘은 MCP (50~55도)와 IP (80~90도)에서 손가락과 유사하다. 엄지 신전은 IP 관절에서만 발생하며 0~5도 범위이다. 엄지 외전(abduction)은 60~70도, 내전(adduction)은 30도 정도이다. 주목할 점은 엄지의 굴곡과 신전은 손바닥과 평행한 평면에서 이루어지며, 외전과 내전은 손바닥에 수직인 평면에서 이루어진다는 것이다.³
수동적(Passive)
능동 운동 범위에 제한이 있다면 검사자는 수동적 운동 범위를 평가해야 한다. 수동 운동 범위는 능동 범위와 동일하며 극값도 유사하다.³
근력 검사(STRENGTH TESTING)
근력 검사는 환자를 앉힌 상태에서 팔꿈치를 90도 굴곡시킨 상태에서 수행한다. 다음 근력 검사에서 검사자는 정상 환자의 근력을 쉽게 이겨내기 어렵다. 근육명, 작용, 지배신경 등의 전체 목록은 표 7.3을 참조한다.
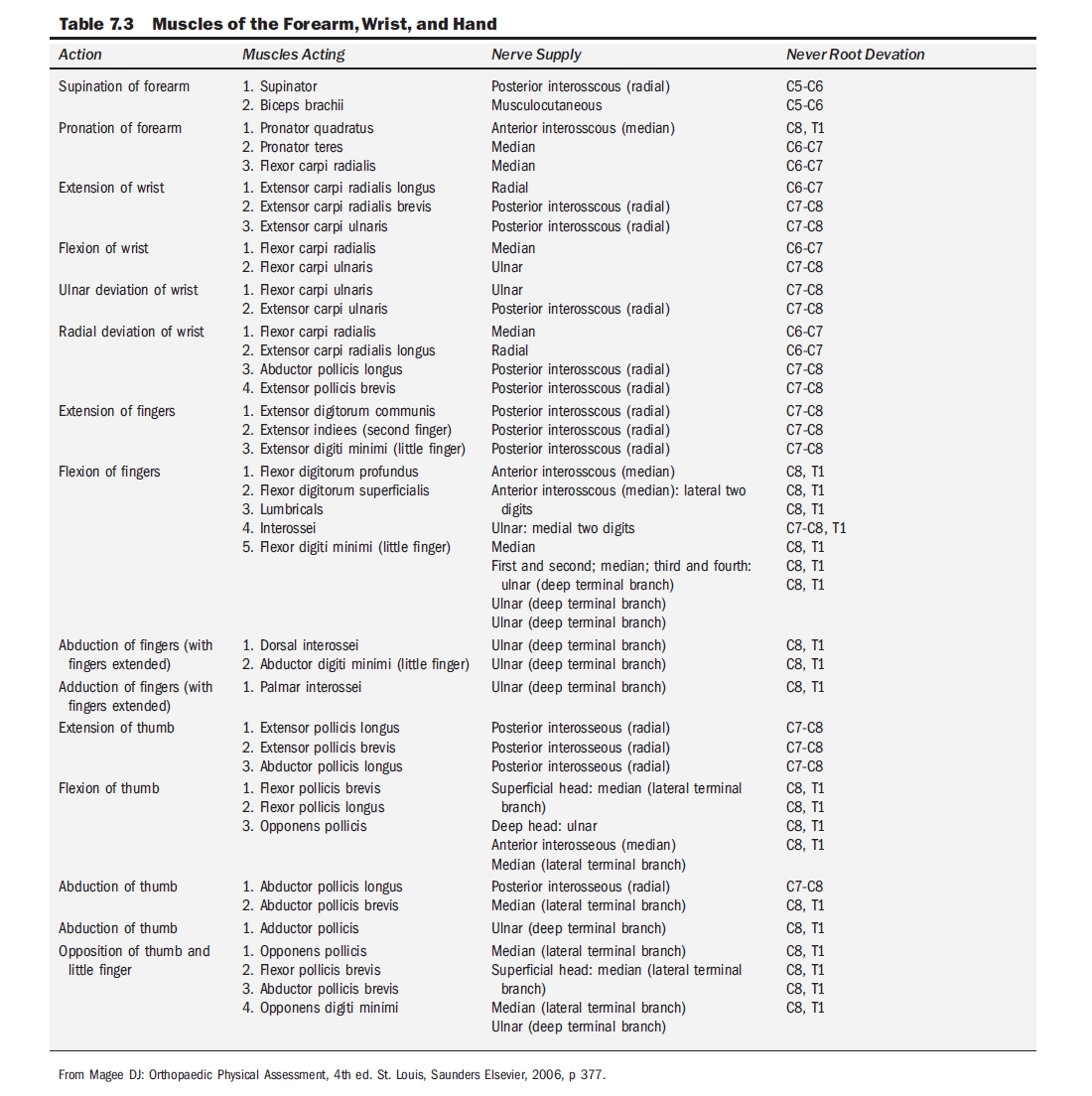
손목 신전근 테스트를 위해 환자는 전완을 회내한 상태에서 주먹을 쥔다. 검사자는 전완을 지지하고 환자에게 손목을 신전하게 한 뒤 손등을 아래로 누르며 환자의 힘을 이겨내려 한다. 손목을 척측편위 상태에서 신전하면 척측수근신근을, 요측편위 상태에서 신전하면 요측수근신근 장/단두를 고립 검사할 수 있다⁵ (그림 7.10).
손가락 신전근은 신전건의 서로 얽힘 때문에 보통 함께 검사한다. 손등을 아래로 두고 손을 지지한 상태에서 환자는 손가락 4개를 신전 및 모아둔다. 이 상태에서 검사자가 손가락을 굴곡시키려 시도하면 환자가 저항한다. 각 손가락 관절은 개별적으로도 검사할 수 있으며, 이 경우 해당 관절 근위부를 지지한 상태에서 환자에게 저항 상태에서 신전하게 한다.
손목 굴근 검사는 전완을 회외한 상태에서 실시한다. 환자가 주먹을 쥐고 손목을 굴곡한 뒤, 검사자는 한 손으로 전완을 지지하고 다른 손으로 손목을 신전시키려 하면서 환자의 저항을 받는다. 주먹이 척측편위 상태에서 굴곡하면 척측수근굴근을, 요측편위 상태에서 굴곡하면 요측수근굴근을 고립할 수 있다.⁵
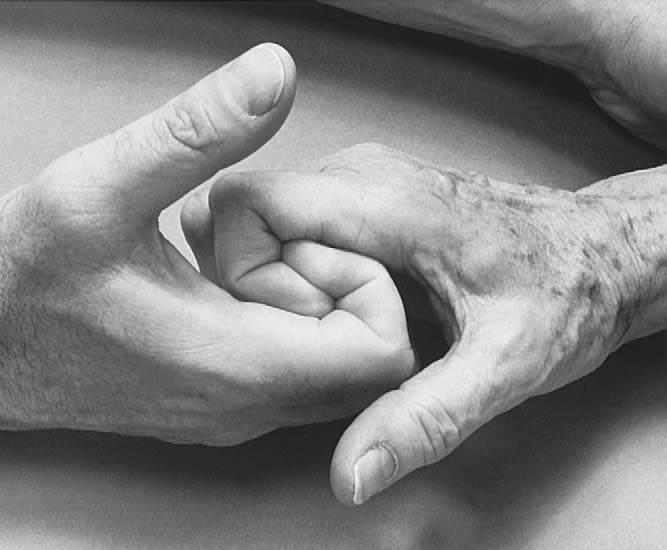
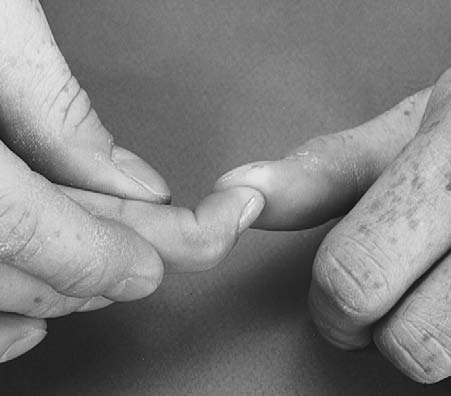
손가락 굴근 근력은 검사자가 자신의 손가락을 환자 손가락 아래 걸어 넣어 시험할 수 있다. 환자가 주먹을 꽉 쥐면 검사자는 이를 신전시키려 한다(그림 7.11). 검사자는 어렵게나마 겨우 이를 이길 수 있어야 한다. 완전한 검사를 위해 각 손가락도 개별적으로 검사한다. 심지굴근(FDP)를 검사하려면 PIP를 신전한 상태에서 DIP를 굴곡시키게 하며, 정상인은 이 상태에서 약 45도 굴곡 가능하다(그림 7.12). 천지굴근(FDS)은 다른 손가락을 완전 신전시킨 상태에서 한 손가락씩 굴곡시키게 하여 검사한다(그림 7.13). 이 경우 MCP와 PIP는 모두 굴곡되어야 한다. 검지의 DIP는 다른 손가락이 신전된 상태에서도 굴곡이 가능한데, 이는 검지 FDP 건이 다른 손가락과 묶여있지 않아 독립적으로 굴곡할 수 있기 때문이다.⁵

7.12
7.13
요측 및 척측 편위를 일으키는 근육들은 앞서 언급했다(표 7.3 참조). 근력 검사는 환자에게 손목을 요측편위하게 한 뒤, 검사자가 척측편위로 돌리려고 시도하며 저항을 테스트한다. 반대로 하면 척측 편위 근력을 검사할 수 있다.⁵
손가락 외전(abduction) 근력은 환자가 손가락을 충분히 외전한 상태에서 검사자가 이를 내전시키려 할 때 환자가 저항하는 방식으로 평가한다(그림 7.14). 내전 근력은 환자가 손가락을 붙여둔 상태에서 검사자가 이를 벌리려고 할 때 환자가 저항하는 방식으로 평가한다. 손을 테이블 위에 두고 손가락을 편안히 벌린 상태에서 각 손가락을 개별적으로 검사할 수도 있다.⁵
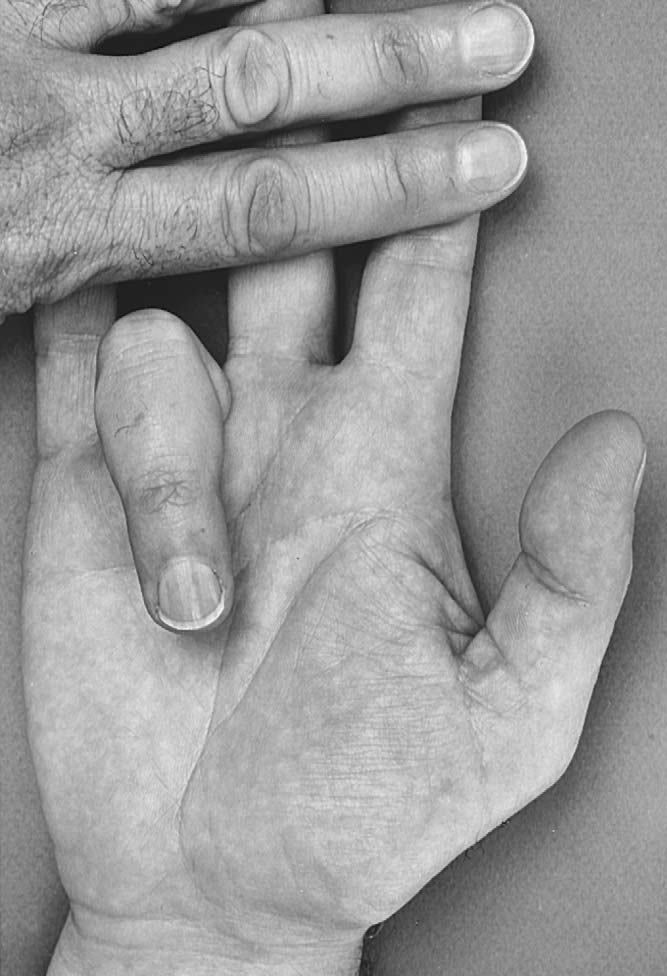
엄지 움직임은 손가락과 유사하나, 대립(opposition)이라는 독특한 기능이 있다. 엄지 신전은 엄지를 들어 올려 히치하이킹 자세를 취하게 한 뒤 근위지절골을 지지하고 원위지절골 쪽으로 힘을 가해 신전근력을 평가한다. 이를 통해 장장/단장 엄지신근(extensor pollicis longus/brevis)을 평가하고, 근위지절골을 지지한 뒤 원위지절골에 힘을 가하면 장엄지신근을 고립 검사할 수 있다⁵(그림 7.15).

7.15
엄지 굴곡은 엄지를 손바닥 쪽으로 굴곡하게 한 뒤 검사자가 신전하려는 힘을 가해 저항을 확인한다. MCP 굴곡은 장/단 엄지굴근(flexor pollicis longus/brevis)이 함께 관여하며, IP 굴곡은 장엄지굴근 단독으로 조절한다⁵(그림 7.16).
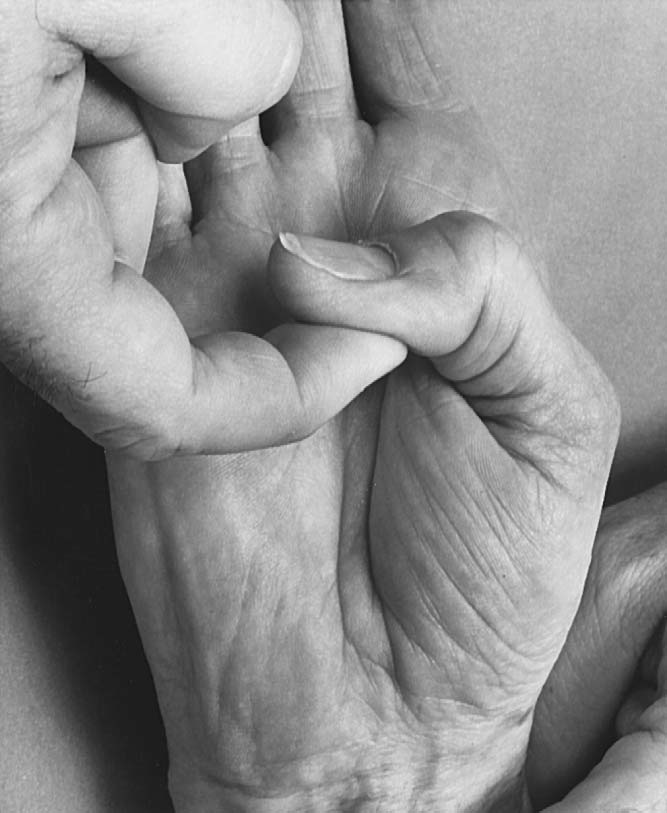
7.16
엄지 외전은 장측(palmar)과 요측(radial) 외전으로 구분할 수 있다. 장측 외전은 무지외전근(abductor pollicis brevis)이 담당하며, 손바닥에 수직으로 엄지를 들어올리게 한 후 검사자가 엄지를 손바닥으로 밀어보며 저항력을 확인한다(그림 7.17). 요측 외전은 장엄지외전근(abductor pollicis longus)이 관여하며, 테이블 위에 손을 평평하게 놓은 상태에서 엄지를 손바닥면과 평행하게 외전시킨 뒤 검사자가 안쪽으로 밀어본다.⁵
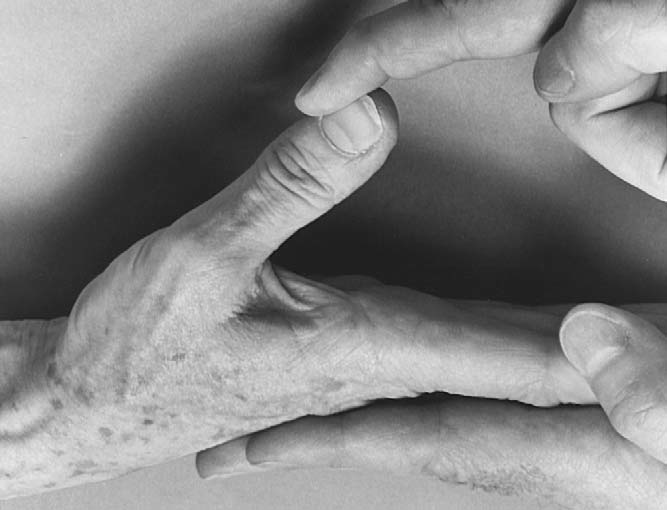
7.17
엄지 내전은 외전과 유사하게 손바닥과 평행 또는 수직인 평면에서 일어나며, 주로 무지내전근(adductor pollicis)이 담당한다. 환자가 엄지로 검사자의 손가락을 손바닥에 고정한 뒤 검사자가 엄지를 외전시키려 할 때 저항하는지 보거나(그림 7.18), Froment’s test(후술)를 수행할 수 있다.⁵

7.18
엄지 대립(opposition)은 무지대립근(opponens pollicis)과 무지외전근(abductor pollicis brevis)의 협동이 필요하다. 첫 번째 근육은 엄지를 다른 손가락 쪽으로 회전시키고, 두 번째 근육은 엄지를 손바닥에서 멀어지게 한다. 이를 테스트하기 위해 환자가 엄지와 새끼손가락 끝을 맞닿게 한 상태에서 두 끝지절골이 일직선을 이루는지 본다. 만약 각도가 크면 대립에 문제가 있음을 시사한다. 근력 테스트 시 검사자는 검지로 엄지와 새끼손가락을 걸고 이를 벌리려 하며 환자가 이를 저지할 수 있는지 본다(그림 7.19).⁵
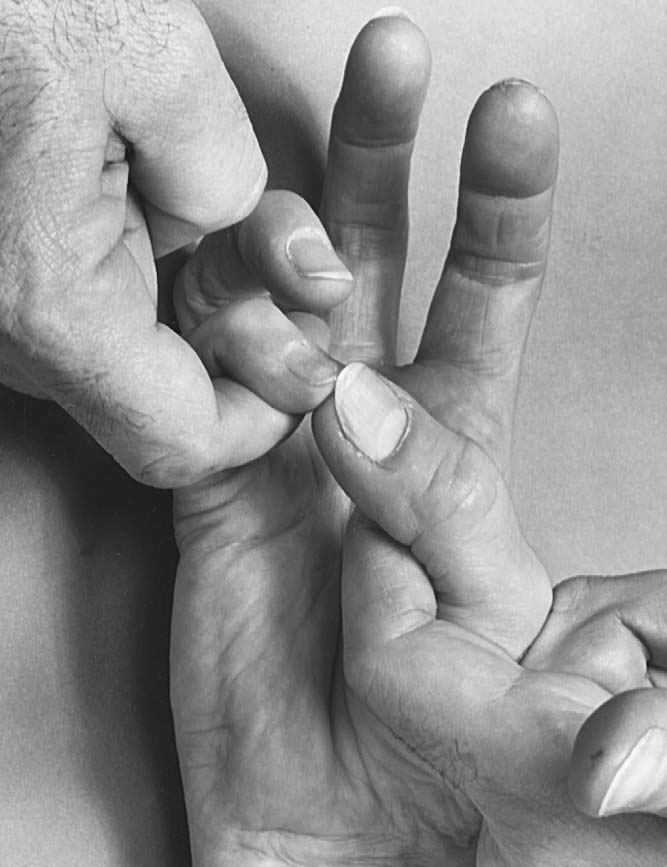
7.19
촉진(PALPATION)
손목 배측(Dorsal wrist)
손목 배측 촉진은 요골 결절(radial tubercle)에서 시작한다(그림 7.20, 7.21). 골성 요골 결절의 원위부에서 장무지외전근(abductor pollicis longus)과 단엄지신근(extensor pollicis brevis)을 찾을 수 있다. 이들 건은 해부학적 코담배갑(anatomic snuffbox)의 장측 경계를 이루며, 손목의 제1 배측 건구획에 위치한다. 코담배갑의 바닥은 주상골 중앙부(waist of the scaphoid)로 이 부위 압통은 주상골 골절을 의심케 한다. 이는 넘어지면서 손을 뻗은 손목에 충격을 받았을 때 흔히 일어난다. 코담배갑 바닥 바로 원위부에는 요측 동맥(radial artery)의 배측 가지 맥박을 촉지할 수 있으며, 그 너머로 대능형골(trapezium) 돌출부가 있다.⁵
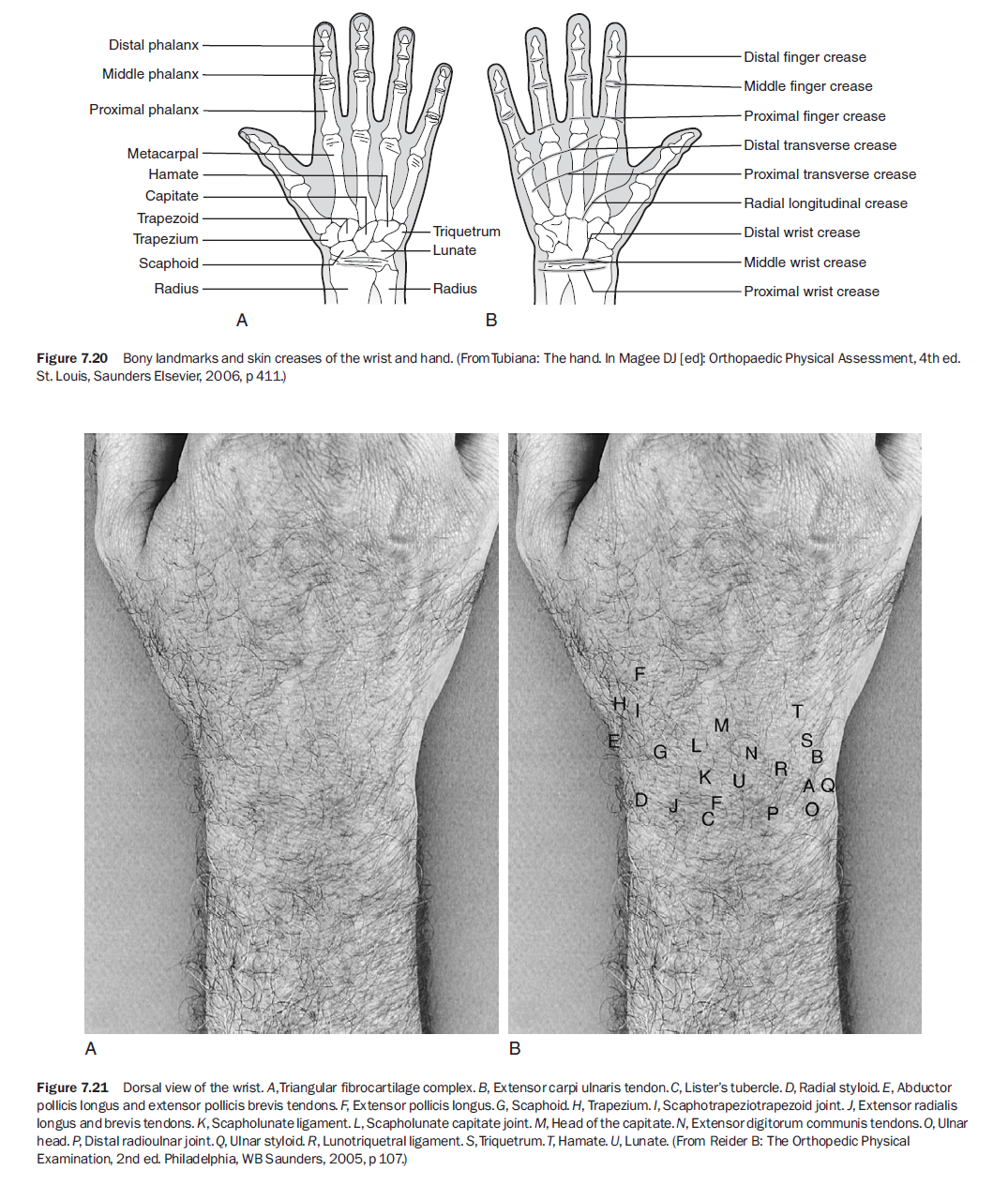
코담배갑의 배측 경계는 장엄지신근(extensor pollicis longus)으로 제3 배측 건구획을 이룬다. 이 건 바로 아래에는 장단요측수근신근 건(extensor carpi radialis longus & brevis)이 지나가며, 이는 제2 배측 건구획을 형성한다. 손목을 신전저항 시 이들 건을 쉽게 촉지할 수 있다. 이들 건 교차점 근처에 리스터결절(Lister’s tubercle)이 있으며, 요골 경상돌기(radial styloid)에서 척측으로 약 2cm 지점에 위치한다.⁵ 리스터결절 원위에서 요골(distal radius)의 끝을 만난 뒤 주상월상인대(scapholunate ligament)를 촉진할 수 있다. 여기서 주상골은 요측 방향으로, 월상골은 척측 방향으로 위치한다.
손목의 제4 배측 건구획은 총지신근(extensor digitorum communis)이 포함되며, 손가락을 신전하면 쉽게 촉진할 수 있다. 여기서 척측으로 1cm 가면 소지신근(extensor digiti minimi, quinti)이 있으며, 이는 새끼손가락의 유일한 신전근으로 제5 배측 건구획에 해당한다. 이건은 원위요척관절(distal radioulnar joint) 바로 위에 있다.⁵
척골두(ulnar head)는 손목 배측 척측에서 1cm 정도 돌출한 구조로, 대부분의 사람에서 쉽게 보인다. 척골두를 요측으로 따라가면 원위요척관절의 오목한 부위를 느낄 수 있다. 척측을 따라가면 척골 경상돌기에 이르는데, 이 돌출부는 TFCC가 척골 경상돌기와 원위 요골을 연결하는 지점이다. 척골두에서 원위 방향으로 손가락을 내리면 작은 함요부를 느낄 수 있는데, 이곳을 누르면서 통증이 있다면 TFCC 손상을 의심할 수 있다.⁵
제6 배측 건구획에는 척측수근신근(extensor carpi ulnaris)이 있는데, 이는 척골두 척측 홈(groove)을 따라 제5 중수골 기저부에 붙는다. 환자가 척측 편위와 신전을 저항하며 하면 이 건을 쉽게 촉지할 수 있다. 이 건을 고정하는 막이 파열되면 건이 아탈구(subluxation)될 수 있다. 검사자는 환자의 손목을 약간 신전한 회내 상태에서 회외 및 약간 굴곡 상태로 부드럽게 움직여 이 아탈구를 재현할 수 있다.⁵
TFCC에서 원위로 더 내려가면 또 다른 함요부가 있고, 이는 월상삼각인대(lunotriquetral ligament)를 의미한다. 그 바로 아래에는 삼각골(triquetrum)이 있으며, 그 다음 유구골(hamate), 마지막으로 유구골이 4,5번 중수골과 관절하는 중수관절이 이어진다.⁵
손등(Dorsal hand)
손등 촉진 시 검사자는 중수골을 기저부에서 골두(head)까지 따라가며 압통, 염발음(crepitus), 종창(swellling)을 확인한다. 이는 잠재적 골절을 시사할 수 있다. 지골(phalanges)도 같은 방식으로 촉진한다. 명확한 종창, 변색, 변형이 있는 부위에 특히 주목한다.
각 중수골 골두는 지골과 관절한다. 각 MCP 관절에서 양측 측부인대를 촉진해 손상 여부를 평가한다. 특히 엄지의 척측부 측부인대 손상이 흔하다.⁵ 관절 배측부 통증은 관절 내 골절, 골관절염, 류마티스 관절염을 시사할 수 있으며, 신건(extensor tendon) 인접부 통증과 감별해야 한다.⁵ 환자가 MCP를 과신전하면 이 건을 촉지할 수 있다. 이 부위 통증은 신전기전(extensor mechanism)의 지지대(hood) 손상을 의미할 수 있으며, 치료 없이 방치 시 장기간 건의 아탈구가 발생할 수 있다.
근위지절간관절(PIP)이 부어 있다면 관절 주위 구조를 신중히 촉진해 가장 압통이 심한 부위를 찾을 수 있다. 배측에서 가장 중요한 구조는 총지신근건의 중앙 슬립(central slip)이 중절골 기저부에 부착되는 부분이다. 이 구조의 손상은 부전류(boutonniere) 변형을 일으킬 수 있다.⁵ 요측 혹은 척측 압통은 해당 측부인대 손상을 시사하며, 이는 측부인대 안정성 검사가 필요하다. 장측(volar) 면에서 관절낭이 두꺼워져 장측판을 형성하는데, 이 부위 통증도 관절주위 골절 가능성을 시사하며 이 경우 영상검사가 필요하다.²
원위지절간관절(DIP)도 유사하게 접근한다. 말절골 기저부에서 총지신근건(또는 엄지의 경우 장엄지신근건)이 배측으로 부착된다. 이 부위 통증은 말렛핑거(mallet-finger) 변형을 유발할 수 있는 건 손상이나 건 부착부 박리골절을 시사한다.⁵ 환자는 DIP를 저항 상태에서 신전하지 못한다. DIP 관절 요측 또는 척측 통증은 해당 측부인대 손상을, 장측 통증은 장측판 손상을 의심케 한다.
손목 장측(Volar wrist)
손목 장측면 촉진도 배측과 유사하게 제1 배측 건구획 건에서 시작한다. 이들은 해부학적 코담배갑의 장측 경계를 형성한다. 이 건들 바로 척측으로 요측 동맥 맥박을 느낄 수 있다(그림 7.22). 손목 굴곡 주름(distal flexion crease) 바로 원위부에서 주상골 결절(scaphoid tubercle)을 촉진할 수 있다. 여기서 약간 원위, 약간 요측으로 가면 대능형골(trapezium)과 이어서 무지 기저부 관절(CMC joint of the thumb)을 만날 수 있다.
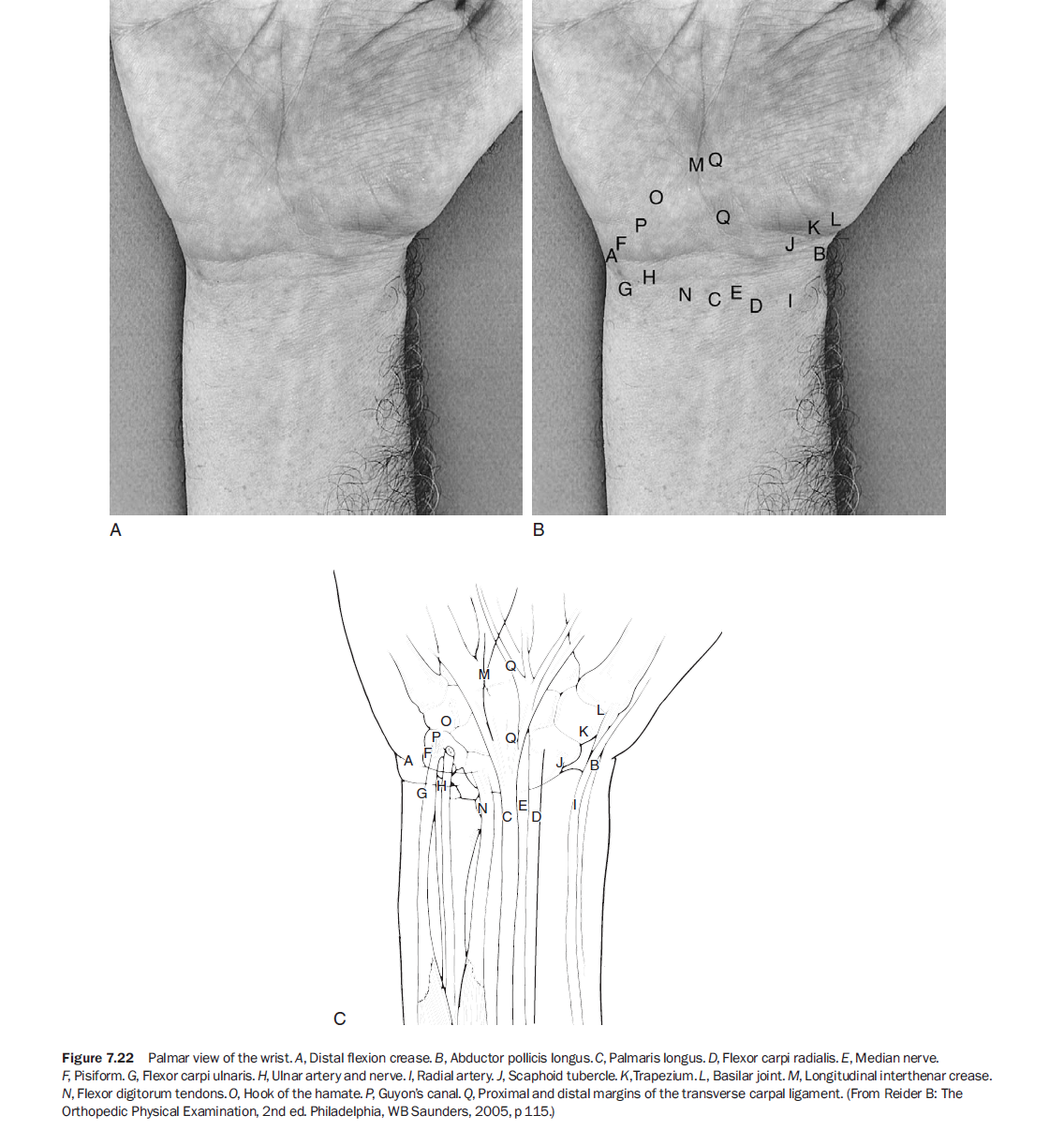
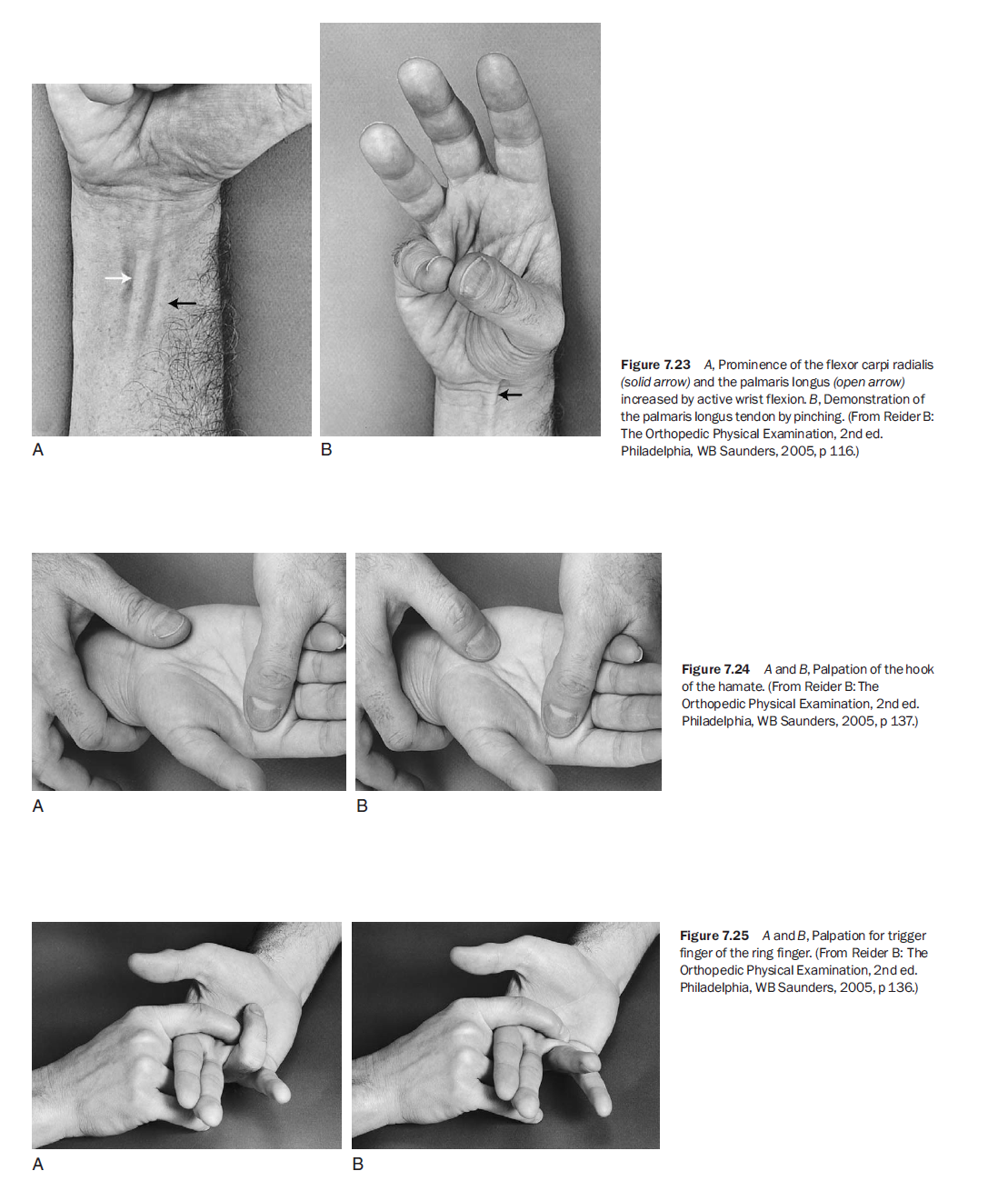
다시 요측 동맥으로 돌아와 척측으로 촉진하면 요측수근굴근건(flexor carpi radialis)이 손바닥에서 만져지는데, 이는 제2중수골 기저부에 부착한다. 더 척측으로 가면 장장근건(palmaris longus) 이 있으며, 이건은 인구의 약 20%에서 결손되어 있다.⁵ 손목을 약간 굴곡하고 엄지와 새끼손가락 끝을 맞닿게 하면 이건이 더 두드러진다(그림 7.23).
요측수근굴근건과 장장근건 사이에는 정중신경을 덮는 오목한 부위가 있다. 이 부위를 두드리면 수근관(carpal tunnel) 내 정중신경 압박 증상(손저림, 통증)이 재현될 수 있다.⁵ 장장근건 바로 척측에는 천지굴근(FDS)과 심지굴근(FDP) 건이 있다. 장장근이 있는 경우 이 건들은 직접 보이지 않지만, 환자가 주먹을 쥐었다 폈다 하면 건들이 미끄러지는 느낌을 촉지할 수 있다.⁵
더 척측으로 가면 척측 동맥(ulnar artery)를 찾을 수 있는데, 이 동맥은 약간 강한 압박으로 촉지 가능하다. 이 동맥은 척측수근굴근건의 요측에 위치한다. 이 건은 두껍고, 환자가 손목을 척측편위한 상태에서 굴곡에 저항하면 단단하게 촉지할 수 있다.⁵ 이 건을 따라 원위로 내려가면 두상골(pisiform)에 닿으며, 이는 새끼손가락구(hypothenar eminence) 기저부에 있다.
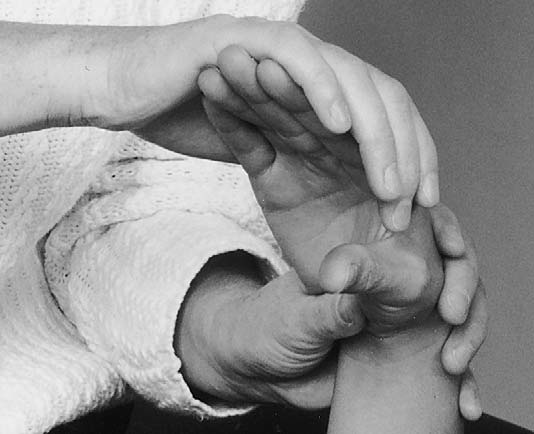
두상골에서 원위 및 검지 방향으로 약 1cm 정도 이동하면 갈고리뼈(Hook of hamate) 돌출부를 만날 수 있다(그림 7.24). 검사자가 추적한 이 구조는 두상-유구인대(pisohamate ligament)이며, 이는 척골관(Guyon’s canal)의 지붕을 형성한다. 이곳은 척골신경 압박이 흔한 부위이다.⁵
손바닥(Volar hand)
손등을 통한 골 및 관절 촉진은 이미 설명했다. 이와 유사하게 손바닥에서도 종창, 변색, 변형 부위에 주목한다.
손바닥의 격실 구조로 인해 이 부위는 폐쇄성 공간 감염(closed-space infections)에 취약하다.⁵ 이러한 감염은 비교적 가벼운 촉진에도 심한 통증, 종창, 홍반을 보이며, 통증이 과도하게 심할 수 있다. 촉진은 매우 부드럽게 시작해야 한다. 가능한 폐쇄성 감염 부위는 표 7.4에 나와 있으며, 이런 경우 외과적 절개 및 배농이 필요하다.
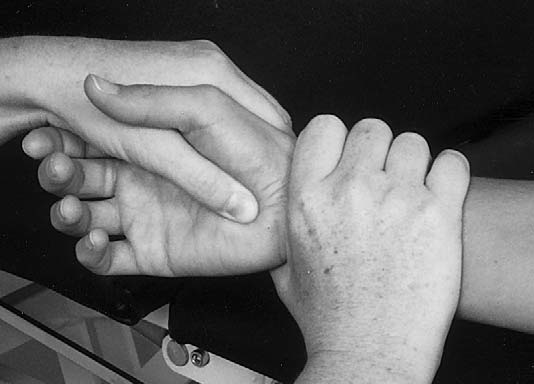
중년 및 노년 운동 선수 손에서 흔히 발견되는 소견 중 하나는 방아쇠수지(trigger finger)와 관련된 결절성 부종이다. 이 결절들은 보통 손바닥 횡굴절 주름 혹은 엄지 근위 굴절 주름 근처에서 촉진된다.⁵ 환자에게 해당 손가락을 굴곡시킨 상태에서 A-1 활차를 촉진하면서 환자가 손가락을 신전하게 하면 결절이 A-1 활차를 지나가며 “딸깍”하는 소리가 난다(그림 7.25).
특수 검사(SPECIAL TESTS)
손목과 손에 대한 특수 검사는 진단에 중요한 단서를 제공할 수 있다. 그러나 양성 결과가 특정 진단을 강하게 시사하더라도 음성 결과가 해당 진단을 완전히 배제하지 못함을 명심해야 한다.
인대(Ligaments)
손가락 인대 불안정성 검사(Ligamentous instability test for the fingers)³
검사자는 검사할 손가락을 관절 근위부에서 고정한 뒤, 관절을 30도 굴곡한 상태로 원위부를 잡고 내반(varus)/외반(valgus) 스트레스를 가한다. 반대쪽 정상 손가락과 비교한다. 일반적으로 이완(laxity)은 없어야 한다. 통증만 있으면 1도 염좌, 통증과 20~30도 이완은 부분 파열(2도 염좌), 30도 이상 이완은 완전파열(3도 염좌)을 시사한다.
스키어 엄지 검사(Skier’s thumb test)³,⁵
검사자는 엄지를 신전한 상태에서 MCP 관절에 외반 스트레스를 가하여 척측 측부인대 및 보조 측부인대를 긴장시킨다. MCP를 20~30도 굴곡한 상태에서 다시 검사하면 척측 측부인대만 고립된다. 정상적인 척측 측부인대 이완은 약 15도이다. 35도까지 늘어나면 부분 파열, 35도 이상은 완전 파열을 의미한다.
손가락 신전(셔크) 검사(Finger extension (shuck) test)³
검사자는 환자의 손목을 굴곡한 상태에서 손가락을 신전시키고, 환자에게 손목 신전을 저항하게 한다(그림 7.26). 손목 통증은 중수근 불안정성, 주상골 불안정성, 염증, 혹은 Kienbock 병(월상골 무혈성 괴사)을 시사한다.
7.26
머피 징후(Murphy’s sign)³
환자가 주먹을 쥐었을 때, 일반적으로 3번째 중수골 두부가 2번째와 4번째보다 원위로 돌출한다. 만약 이들이 나란하다면 월상골 탈구를 의심한다.
유구골 불안 검사(Capitate apprehension test)³
검사자는 전완을 고정한 뒤 다른 손으로 유구골(capitate)을 잡는다(그림 7.27). 전후 방향 힘을 가했을 때 환자가 불안감을 보이거나 통증, 증상 재현이 있으면 양성이다.
7.27
피아노 키 검사(Piano keys test)³
이 검사는 원위요척관절 안정성을 본다. 검사자는 한 손으로 요골을 고정하고 다른 손으로 척골 두를 배측 및 장측으로 움직이려 한다(그림 7.28). 반대편 손과 비교했을 때 통증이나 이완이 있으면 양성이다. 이 검사는 TFCC 손상 조사에도 사용된다. 완전 말초 TFCC 파열이 있는 환자에서 피아노 키 검사의 민감도는 59%, 특이도는 96%이다.⁷ (근거수준: B)
7.28
회외 거상 검사(Supination lift test)³
이 검사는 TFCC 손상을 찾는 데 도움된다. 환자가 전완을 완전 회외하고 아래로부터 위로 밀어내는 힘을 가하게 한다(그림 7.29). 척측 손목 통증 또는 약화가 있으면 배측 TFCC 파열을 시사한다. 강제 척측편위(forceful ulnar deviation)는 증상을 악화시킬 수 있다.

7.29
축성 부하 검사(Axial load test)³
검사자는 손목을 고정하고 한 손가락을 잡아 축 방향으로 힘을 가한다. 국소 통증은 관련 중수골 또는 수근골 골절 가능성을 의미한다. 관절병증(arthrosis) 시에도 양성이 될 수 있다.
중수근 축 이동(multiple 번역됨) 또는 중수근 피벗 시프트 검사(Midcarpal pivot shift test)⁸
중수근 불안정성을 검사한다. 환자 전완을 회외한 상태에서 검사자는 손목을 완전 척측편위 후 축성 부하를 가하고 전완을 수동 회내한다. 통증성 클릭이 나오면 양성이다.
그라인드(grind) 검사³
이 검사는 축성 부하 검사와 유사하다. 검사자가 축 방향 압박을 가한 상태에서 손가락을 회전시키면 국소 통증이 있다면 퇴행성 관절질환이나 기타 관절병증을 시사한다. 이 검사는 손목이나 손의 모든 관절에 적용 가능하다.
린쉐이드(Linscheid) 검사
문헌에 두 가지 Linscheid 검사가 있다. 첫 번째는 월상삼각(lunotriquetral) 불안정성을 확인한다. 검사자는 삼각골 척측 경계에 요측 방향 힘을 가한다. 이는 월상삼각 관절을 압박하는데, 통증이 있으면 불안정성을 의미한다.⁹ 다른 Linscheid 검사는 2,3번 수근중수관절 불안정성을 본다. 검사자는 한 손으로 중수골 골체를 지지하고 다른 손으로 중수골 두부에 배측 혹은 장측으로 힘을 가한다. 국소 통증이 있으면 양성이다.³,¹⁰,¹¹ (그림 7.30)

7.30
근육과 건(Muscles and tendons)
근육이나 건 손상의 가장 흔한 형태는 좌상(strain)이다. 해당 구조에 저항을 가하거나 직접 촉진할 때 통증이 재현된다면 손상을 의심할 수 있다. 이는 신체 어느 근육/건에나 해당되므로 특수 검사는 아니지만, 다음 검사들은 특정 구조에 유용하다.
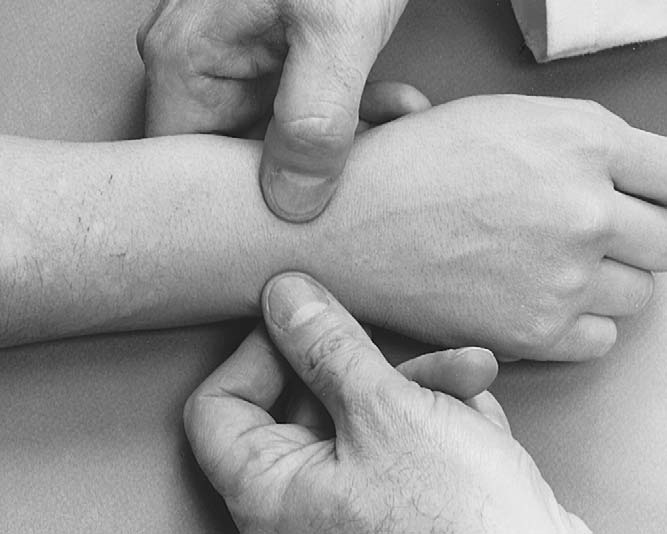
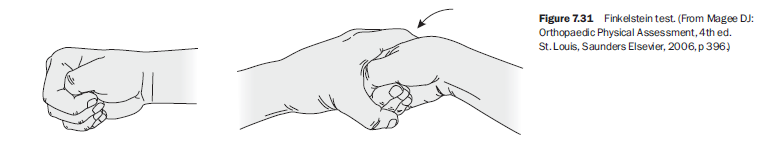
핀켈슈타인(Finkelstein) 검사³,¹²
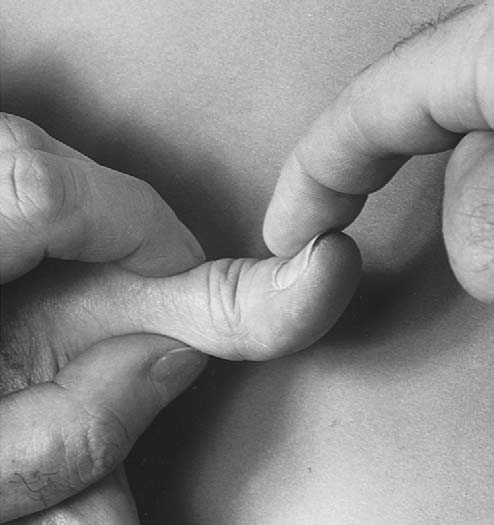
이 검사는 드퀘르벵(de Quervain) 또는 호프만(Hoffmann) 병(엄지 건초막염)을 진단하기 위해 사용한다.¹³ 환자는 엄지를 손가락 안에 넣은 주먹을 쥐고(그림 7.31), 검사자는 손목을 척측편위한다. 이 때 장엄지외전근과 단엄지신근 부위 통증이 재현되면 양성이다. 정상인에서도 통증이 있을 수 있으므로 반대쪽 엄지와 비교한다.
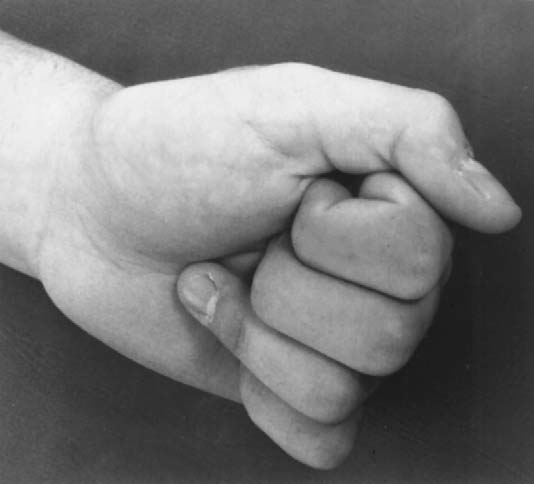
스웨터 핑거 징후(Sweater finger sign)³
환자가 주먹을 쥘 때, 어떤 손가락의 말절골(DP)이 손바닥으로 굴곡되지 않으면 심지굴근(FDP) 건의 파열 또는 박리골절을 의심해야 한다(그림 7.32). 환지(약지)에서 자주 발생한다.
처음 Elson이 기술한 검사이다.¹⁴ 환자는 환부 손가락을 PIP 관절에서 90도 굴곡한 상태(보통 테이블 모서리에 대고)에서 검사자가 중절골을 고정한 상태로 환자에게 손가락을 신전하게 한다. PIP 관절에서 신전력이 없고 DIP 관절이 고정 신전된다면 중앙 슬립 파열을 의미한다.
보이즈(Boyes) 검사¹⁴,¹⁵
또 다른 중앙 슬립 파열 검사이다. PIP를 수동 신전한 상태에서 환자가 DIP를 굴곡하려 하면 DIP 굴곡 불능은 후드(hood) 파열을 의미한다. 그러나 이 검사는 후드가 퇴축 및 유착된 후에야 양성으로 나타나므로 늦은 소견이다. 조기 치료가 중요한 이 손상에서 Elson 검사가 더 유용하다.
버넬-리틀러(Bunnel–Littler, Finochietto–Bunnell) 검사³
이 검사는 PIP 관절 주변 구조를 평가한다. “Intrinsic-plus test”라고도 한다. 환자는 수동적이며, 검사자는 MCP를 신전한 상태에서 PIP를 굴곡시키려고 한다. 굴곡 불능이면 내재근(intrinsic muscle)의 경직 또는 PIP 관절낭 구축을 시사한다. MCP를 약간 굴곡시킨
상태에서 다시 PIP 굴곡을 시도할 때 굴곡이 가능해지면 내재근 경직 때문이며, 여전히 굴곡 불능이면 관절낭 구축을 의미한다.¹⁶
프로망(Froment) 검사⁵
이 검사는 무지내전근(adductor pollicis)에 의한 키 핀치(key pinch) 힘을 평가한다. 환자가 양손을 주먹 쥐고 맞댄 상태에서 엄지로 검지 요측면에 카드를 고정한다. 정상이라면 PIP 관절 신전 상태에서 카드를 뽑으려는 검사자의 힘에 저항한다. 만약 내전근이 약하면 환자는 장엄지굴근을 보상으로 써서 PIP 굴곡이 발생한다. 이를 프로망 징후(Froment’s sign)라 한다.
척측수근신근 아탈구 검사(Subluxation of the extensor carpi ulnaris)
척측수근신근건은 손목 제6 배측 건구획에 위치한다. 이 구획의 척측 중격이 파열되면 건이 회외 시 아탈구되고, 회내 시 재위치될 수 있다. 환자에게 전완을 회내/회외하게 하며 건을 촉지하거나, 검사자가 수동적으로 전완을 회내/회외하면서 아픈 소리가 나는지 확인한다.¹,⁵ 이 때 통증을 동반한 소리는 양성이다.
인터섹션 증후군(Intersection syndrome)
이 증후군은 장엄지외전근과 단엄지신근이 손목 신근과 교차하는 지점의 배측 손목 통증을 특징으로 하는 과사용 증후군이다.¹ 역도 선수, 노젓는 선수, 카누 선수 등 반복적 손목 스트레스에 노출된 운동선수에게 흔하다.¹⁷ 촉진 시 리스터결절에서 약 6cm 근위부 배측요측 손목 부위에 압통이 있다.¹ 촉진 시 염발음이나 들리는 마찰음이 있으면 양성이다.
신경 및 반사(Nerves and reflexes)
정중신경 포착(Median nerve entrapment)
다음 검사는 수근관 증후군(carpal tunnel syndrome)에 해당하며, 정중신경 분포 부위(그림 7.9 참조) 통증이나 감각이상을 특징으로 한다. 이는 손에서 가장 흔한 신경포착이다.⁵ 각 검사는 임상시험 결과 및 전문가 의견을 바탕으로 한다.
팔렌(Phalen) 검사³,⁵,¹⁸–³³
환자가 손목을 90도 굴곡한 채 60초 유지한다. 손등을 맞대거나 테이블 가장자리에 손을 늘어뜨릴 수도 있다. 이 때 정중신경 증상이 재현되면 양성이다(그림 7.33 A). 임상시험에서 민감도는 3488%, 특이도는 40100%로 보고된다(근거수준: B).


7.33 A.B
역(Reverse) 팔렌 검사³,⁵
팔렌 검사와 유사하지만 손목을 90도 신전한 상태로 60초 유지하며, 손바닥을 맞댄다(그림 7.33 B 참조). 증상 재현 시 양성이다.
티넬(Tinel) 검사³,⁵,¹⁸–²⁰,²²–³³
환자는 팔꿈치를 편안히 굴곡하고 전완을 회외한 중립 손목 자세에서 검사자가 정중신경 부위를 손목에서 46회 가볍게 두드린다(그림 7.34). 정중신경 분포 영역에 통증이나 감각이상 발생 시 양성이다(그림 7.9 참조). 임상시험에서 Tinel 징후 민감도는 2374%, 특이도는 77~100%로 다양하다(B 근거수준). 이 검사는 다른 신경 포착 부위에도 적용 가능하다(그림 7.35).
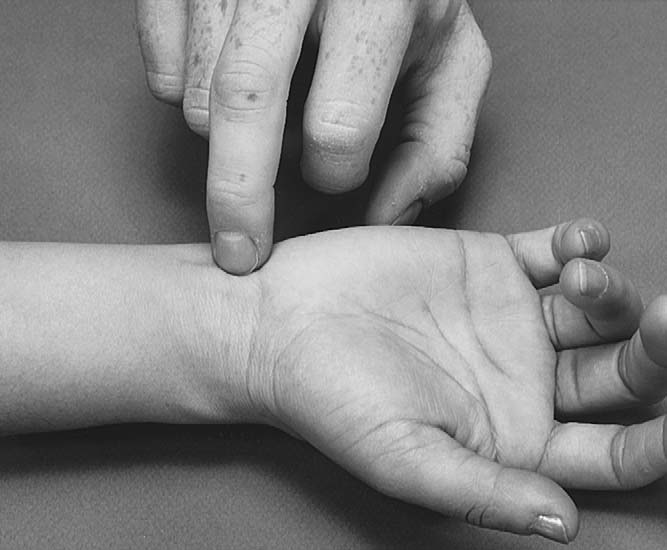
7.34 7.35
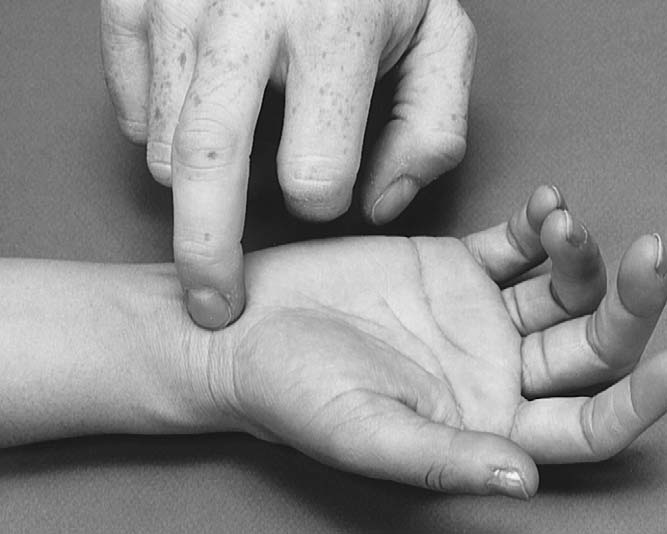
수근 압박(Carpal compression) 검사¹⁸,²⁰,²¹,²⁴,²⁸–³²
환자가 팔꿈치를 편히 굴곡하고 전완을 회내한 상태에서 검사자가 수근관 부위 정중신경 위에 압력을 가한다(그림 7.22 참조). 대부분 연구는 30초 압박을 사용했지만 5초²⁸ 또는 60초²⁹도 사용한 바 있다. 통증, 감각이상, 저림이 정중신경 분포에 재현되면 양성이다. 민감도 2889%, 특이도 3095%로 보고된다(B 근거수준).
척골신경 포착(Ulnar nerve entrapment)
척골신경 압박 검사(Ulnar nerve compression test)⁵
척골신경 포착은 수근관 증후군 다음으로 흔하다. Guyon 관(척골관) 내 신경압박이 대표적이다. 검사자는 두상골 옆 갈고리뼈 사이를 덮는 pisohamate ligament 위로 척골신경 부위를 60초간 압박한다(그림 7.36). 새끼손가락과 약지 척측 절반 감각이상이나 통증 시 양성이다. 이 상태는 ‘핸들바 마비(handlebar palsy)’라고도 한다.²²
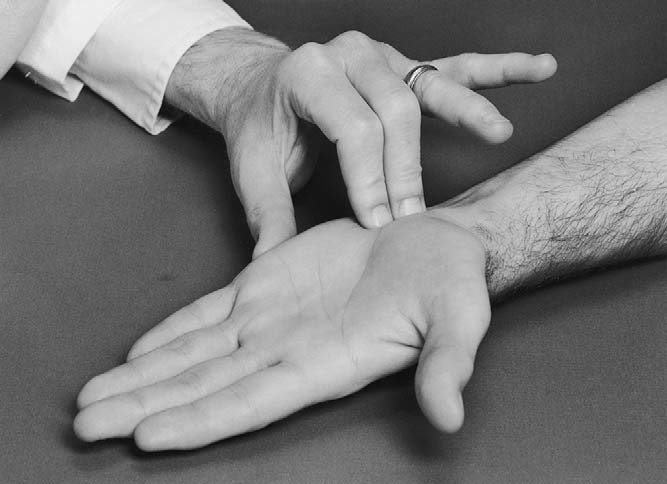
7.36 7.37
상위운동신경원 병변(Upper motor neuron lesion)
호프만(Hoffman) 징후
상위운동신경원 병변이 있을 경우 양성으로 나타나며, 상지 바빈스키(Babinski) 검사에 해당한다.³ 검사자는 환자의 중지를 잡고 말절골을 재빠르게 튕긴다. 같은 손 엄지 IP 관절이 굴곡되면 양성이다. 상위운동신경원 병변 시 하지에도 이상이 있을 수 있으므로 바빈스키와 간대성경련(clonus)도 확인한다.
골(Bones)
주상골 골절(Scaphoid fractures)
주상골 골절 검사¹⁸
전완을 회내한 상태에서 손목을 척측편위시킨다. 해부학적 코담배갑 통증 발생 시 양성이다. 한 연구에서 민감도 100%, 특이도 34%로 보고되었다(B 근거수준).³⁴
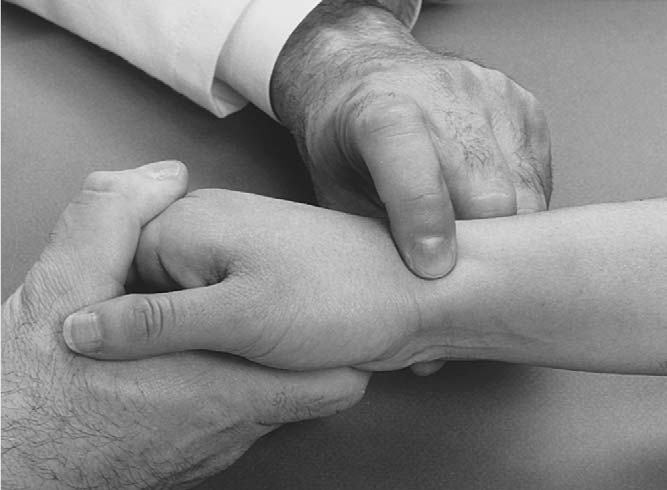
해부학적 코담배갑 압통(Anatomic snuffbox tenderness)
검사자가 해부학적 코담배갑을 누를 때 요측 손목 통증이 있으면 양성이다(그림 7.37). 임상시험에서 민감도 100%, 특이도 29~98%로 보고된다.³⁵,³⁶ 손상이 의심되는 기전이 있을 때 특이도가 크게 향상한다.¹⁸ (근거수준: B)
주상골 결절 압통(Scaphoid tubercle tenderness)
검사자가 주상골 결절에 압력을 가해 통증이 있으면 양성이다. 한 연구에서 민감도 83%, 특이도 51%로 보고되었다.¹⁸,³⁵ (B 근거수준)
주상골 압박(Scaphoid compression) 검사(축성부하 검사)
검사자가 엄지를 잡고 제1중수골을 통해 주상골로 축성압을 가한다. 요측 손목 통증 시 양성이다. 임상시험에서 민감도 100%, 특이도 80~98%로 보고되었다.³⁵,³⁶ 손상이 의심되는 기전이 있을 때 특이도가 더 높아진다.¹⁸ (B 근거수준) 이 검사는 다른 손가락에도 적용해 중수골이나 관련 수근골 골절을 감별할 수 있다.
저항 회외 검사(Resisted supination test)
검사자가 악수 자세로 환자의 손을 잡고, 환자가 전완을 회외하려 할 때 저항을 준다. 요측 손목 통증 발생 시 양성이다. 한 연구에서는 주상골 골절이 의심되는 기전 하 민감도 100%, 특이도 98%를 보였다.¹⁸,³⁶ (B 근거수준)
수근 불안정성(Carpal instability)
왓슨(Watson) 검사(주상골 변위 검사)³,¹⁷,¹⁸,³⁷–³⁹
검사자는 환자의 손목을 완전 척측편위 및 약간 신전한 상태에서 한 손으로 주상골 원위부를 안정화한다(그림 7.38). 검사자는 손목을 요측편위 및 약간 굴곡으로 움직인다. 불안정한 주상골은 요골 배측 가장자리 위로 아탈구되었다가 “툭”하고 재위치되며 통증을 일으킨다. 통증이 크거나 환자 증상이 재현되면 양성이다. 임상시험에서 민감도는 6469%, 특이도는 4466%로 보고된다(B 근거수준).
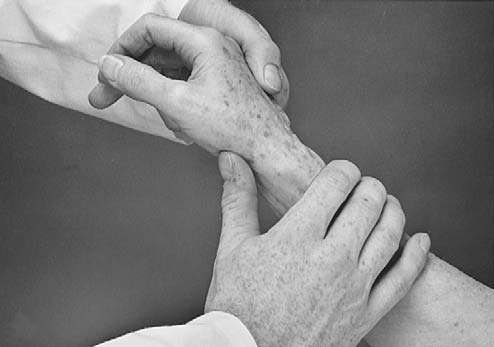
7.38
월상삼각 볼로먼트(Ballottement, Reagan) 검사¹,³,¹⁸
검사자는 한 손의 엄지와 검지로 월상골을 고정하고, 다른 손으로 두상-삼각(Pisotriquetral) 복합체를 전후로 움직인다(그림 7.39). 통증이나 과도한 이완이 있으면 월상삼각 불안정성을 시사한다. 한 연구에서 민감도는 64%, 특이도는 44%였다.⁴⁰ (B 근거수준)


7.39 7.40
월상삼각 전단(Shear) 검사³
이 검사도 월상삼각 인대의 무결성을 평가한다. 검사자는 엄지를 손바닥에 대고 손가락은 배측에서 월상골을 지지한 상태에서 전후 방향 힘을 가해 월상삼각 관절에 전단력을 준다(그림 7.40). 통증, 이완, 염발음이 있으면 양성이다.
요척삼각 복합체 배측활주(Ulnomeniscotriquetral dorsal glide)¹⁸,⁴⁰
환자는 전완을 탁자 위에 회내한 상태로 앉는다. 검사자는 엄지를 척골두 위에 놓고 같은 손 검지로 유구골-삼각골 복합체를 장측에서 위로 밀어 올린다. 엄지와 검지를 서로 압박해 환자의 통증이나 이완 여부를 본다. 통증 유발 또는 현저한 이완은 양성이며, 이 검사의 민감도는 66%, 특이도는 64%이다(B 근거수준).
'스포츠 의학 매뉴얼' 카테고리의 다른 글
| 어깨 이학적 검사 (Physical Examination of the Shoulder) (0) | 2024.12.25 |
|---|---|
| 팔꿈치 이학적 검사 (Physical Examination of the Elbow) (4) | 2024.12.22 |
| 스포츠 경기 중 올바른 진단을 위한 병리해부학적 접근 (Victim or Culprit: A Pathoanatomic Approach to the Correct Diagnosis) (1) | 2024.12.21 |
| 스포츠 대회에서의 응급 계획 (Emergency Planning for Athletic Events) (4) | 2024.12.21 |
| 대규모 스포츠 대회 운영 feat. SEA games (Mass-Participation Event Coverage) (4) | 2024.12.21 |