핵심 포인트(KEY POINTS)
• 팔목 운동에 관여하는 근육들이 주관절에서 기원하기 때문에, 주관절 손상을 평가할 때는 손목의 근력 및 관절 가동범위 검사가 필수적이다.
• 외상과염(lateral epicondylitis)은 손목 신전근을 검사하여 진단하며, 내상과염(medial epicondylitis)은 손목 굴근을 검사하여 진단한다.
• Tinel 징후(Tinel’s sign), 팔꿉굽힘검사(elbow flexion test), Wartenberg 징후(Wartenberg’s sign), Froment 징후(Froment’s sign)는 자신경(ulnar nerve) 손상을 진단하는 데 유용하다.
• 원엎근 증후군 검사(pronator teres syndrome test)와 집게집기 검사(pinch grip test)는 정중신경(median nerve) 손상을 진단하는 데 유용하다.
• 후외측 회전성 불안정성 검사(posterolateral rotatory instability test)는 가장 흔한 형태의 주관절 불안정성을 확인하는 데 사용된다.
소개(INTRODUCTION)
조직적인 스포츠 참여 증가는 스포츠 관련 손상, 특히 주관절 손상 발생률을 증가시켰다. 상지의 중심 관절축에 위치한 주관절은 외상성 손상과 과사용 손상 모두에 취약하다.
운동선수들에게 발생하는 다양한 형태의 주관절 손상은 주로 만성적인 반복적 부하, 주관절 과부하, 잘못된 기술, 또는 부적절한 장비 사용의 결과로 발생한다. 젊은 운동선수의 과사용 손상 중 약 20%가 주관절을 포함한다.1 한 연구에 따르면 1년간 젊은 야구 투수들을 조사했을 때, 치료를 필요로 하는 주관절 손상 발생률은 40%에 달했다.2 골성 및 인대 손상 역시 주관절에서 발생할 수 있으며, 이는 과사용과 연관되지만 직접적인 외상에 의해 유발될 수도 있다. 본 장에서는 주관절의 진찰과 이 관절의 가능성 있는 손상들 간의 감별에 대해 다룰 것이다.
해부학(ANATOMY)
주관절은 굽힘(flexion), 폄(extension), 뒤침(supination), 엎침(pronation)이 가능한 정적, 기능적 안정성을 제공하는 세 개의 관절로 이루어진다. 정상 주관절 운동 범위는 굽힘 약 0~135도, 뒤침 및 엎침 약 90도 정도이다.
골 구조는 상완골(humerus)의 두 응형(condyle), 즉 활차(trochlea)와 소두(capitellum)가 노골(radius)과 척골(ulna)의 근위부와 관절을 이루어 형성된다. 활차(내측 과(condyle))는 홈(groove)이 있으며 척골의 반월절흔(semilunar notch)과 맞닿아 상완척골관절(humeroulnar joint)을 형성한다. 이는 변형된 경첩(hinge) 형태로 굽힘, 폄 및 안정성을 제공한다. 구형의 외측 과인 소두(capitellum)는 요골두(radial head)와 관절하여 상완요골관절(humeroradial joint)을 이루는데, 이는 굽힘, 폄, 축 회전(axial rotation)을 가능케 하는 경첩 및 회전 축 관절 역할을 한다. 마지막으로 요골두(radial head)는 척골의 소요골절흔(lesser sigmoid notch)과 관절하여 요척관절(radioulnar joint)을 형성하고, 이 관절은 축 회전을 제공한다.
주관절에서 골성 관절면의 상대적 불안정성 때문에 인대가 주관절 안정성의 약 50%를 제공한다. 내측 측부 인대 복합체(medial collateral ligament complex)는 외측 측부 인대보다 강하며, 전(anterior), 후(posterior), 횡(transverse) 세 개의 인대로 구성된다. 전 인대는 외반력(valgus stability)의 약 70%를 담당하며 주관절 굴곡 전체 범위 동안 긴장 상태를 유지하여 이 인대 안정성의 대부분을 제공한다. 후 인대는 90도 이상의 굽힘 시에만 긴장되어 안정성에 기여하는 정도가 적고, 횡 인대는 안정성에 거의 기여하지 않는다.
외측 측부 인대 복합체(lateral collateral ligament complex)는 주관절의 회전 및 내반(varus) 안정성을 제공한다. 이 복합체는 외측 상과(lateral epicondyle)에서 시작하여 윤상인대(annular ligament)를 따라 붙는다. 이 복합체는 4개의 인대로 구성된다. 요골두를 둘러싸는 윤상인대(annular ligament)는 요골두를 요측 절흔(radial notch)에 안정화시킨다. 요측 측부 인대(radial collateral ligament)는 굽힘과 폄 전 범위에서 긴장 상태를 유지하며 내반 안정성의 대부분을 제공한다. 외측 척골 측부 인대(lateral ulnar collateral ligament)는 하부 회전 안정성을 제공한다. 부가 외측 측부 인대(accessory lateral collateral ligament)는 내반 스트레스 시 요골두를 안정화하기 위해 윤상인대를 보조한다.
주관절을 통과하는 근육군은 네 가지 주요 근육 활동을 통제한다. 굽힘은 상완이두근(biceps brachii), 완요근(brachioradialis), 상완근(brachialis)에 의해 수행된다. 폄은 삼두근(triceps)과 주근(anconeus)에 의해 이루어진다. 뒤침은 회외근(supinator)과 상완이두근에 의해 이루어지며, 엎침은 원회내근(pronator teres), 네모회내근(pronator quadratus), 요측손목굴근(flexor carpi radialis)에 의해 수행된다. 또한 손목 굴근(pronator-flexor) 근육들은 내측 상과에서, 손목 신전근(extensor)들은 외측 상과에서 기원한다.
병력(HISTORY)
첫 단계는 손상이 외상성으로 발생했는지, 아니면 서서히 진행되었는지를 파악하는 것이다. 환자의 여가 및 직업 활동에 대한 이해는 주관절 손상의 원인을 파악하는 데 도움이 될 수 있다. 통증의 발생 시점, 지속시간, 강도, 위치, 성격, 빈도, 악화 및 완화 요인에 대한 특징을 파악하면 진단 방향을 잡을 수 있다. 통증과 활동과의 관계는 손상의 중증도를 가늠하는 데 도움을 준다. 마지막으로 의사는 기능 상실 여부나 신경 손상 혹은 압박을 시사하는 증상이 있는지 확인해야 한다.
신체검사(PHYSICAL EXAMINATION)
병력으로 감별진단(표 8.1)이 어느 정도 좁혀진 후에는 신체검사를 통해 확정적 진단에 이르게 된다. 초기 검사는 멍, 위축, 부종이 있는지 관찰하는 것부터 시작한다. 다음으로 환자에게 주관절의 가동범위를 직접 움직여보게 하여 근기능 상실 유무를 파악한다.

촉진(palpation)은 여러 부위에서 필수적이다. 후면을 촉진할 때는 주두(olecranon), 주두 점액낭(olecranon bursa), 삼두근(triceps)을 포함한다. 내측 및 외측 상과를 촉진하는 과정에서 골절, 골단염(apophysitis), 상과염(epicondylitis)을 의심할 수 있다. 손목 신전건(특히 테니스 엘보우에서 문제되는 요측손목신전근(extensor carpi radialis) 건)에 염증 또는 손상이 있으면 손목 신전 저항검사 시 외측 상과 부위에 통증이 유발된다. 마찬가지로 손목 굴근건의 염증은 손목 굴곡 저항검사 시 내측 상과 부위에 통증을 일으킨다.
내측 및 외측 측부 인대의 안정성을 평가하기 위한 검사도 수행한다. 팔을 완전 폄한 상태와 굴곡 상태에서 외반력을 가하여 내측 측부 인대(ulnar collateral ligament)의 안정성을 평가한다. 내반력을 가하여 외측 측부 인대(lateral collateral ligament)의 손상 여부를 평가할 수 있다. 마지막으로 신경혈관계 검사를 실시한다. 이 장의 후반부에서 신경학적 검사를 좀 더 자세히 다룰 것이다.
관절가동범위(Range of motion)
주관절은 넓은 관절가동범위를 가지고 있으며, 가동범위의 제한은 일상생활동작 및 운동 능력에 지장을 초래한다. 주관절의 가동범위에는 굴곡(elbow flexion), 폄(elbow extension), 전완 뒤침(forearm supination), 전완 엎침(forearm pronation)이 포함된다. 굴곡과 폄은 주로 상완척골 및 상완요골관절에서 이루어지고, 뒤침과 엎침은 근위 및 원위 요척관절이 관여한다. 가동범위 검사는 서 있거나 앉은 자세에서 시작하며 우선 능동적 움직임을 평가한다.
굽힘(Flexion)
환자에게 팔꿈치를 굽혀 손을 어깨에 닿게 하라고 한다. 이때 팔꿈치는 몸통 옆에 고정해야 한다. 정상 가동범위라면 환자는 전면 어깨에 손을 닿게 할 수 있으며, 대략 135도 이상의 굴곡이 가능하다. 이 움직임은 전면 근육량에 의해 제한될 수 있다.
폄(Extension)
삼두근의 작용은 이후 근력 검사에서 다뤄질 것이나 여기서도 폄 가동범위를 본다. 폄은 주로 주두가 주두와(fossa)에 닿는 것으로 제한된다. 팔꿈치를 가능한 한 곧게 뻗게 하되, 팔꿈치를 다시 몸통 옆에 두도록 한다. 대부분 남성은 0도까지 폄이 가능하지만, 상완이두근의 긴장에 의해 약간 제한될 수 있다. 여성은 일반적으로 최소 0도까지, 경우에 따라 5도 정도 과신전(recurvatum)이 가능할 수 있다.
굴곡과 폄은 연속적인 동작으로 검사할 수 있다. 양측을 동시에 검사하여 비대칭 여부를 파악한다.
뒤침(Supination)
뒤침 범위는 요골(radius)이 척골(ulna) 주위를 회전하는 능력, 그리고 원위나 근위 관절에서 발생하는 제한 요인에 의해 영향을 받는다.
환자에게 팔꿈치를 90도 굽히고 팔꿈치를 몸통 옆에 고정한 상태에서 손바닥이 아래로 향하게 한 뒤, 전완을 회전하여 손바닥이 위로 향하도록 한다. 대부분 환자는 손바닥을 완전히 위로 돌릴 수 있다. 팔꿈치를 몸통 옆에 고정하면 어깨 내전 및 굴곡을 통한 보조 작용을 차단할 수 있다.
엎침(Pronation)
엎침도 뒤침과 마찬가지로 근위나 원위 관절 이상에 의해 제한될 수 있다. 환자의 팔을 동일한 자세로 유지한 상태에서 테스트한다.
엎침은 손바닥을 위로 한 완전 뒤침 상태에서 시작해 손바닥을 아래로 돌려 완전 엎침 상태로 만든다. 이 때 팔꿈치를 몸통 옆 90도 굴곡 상태로 유지하여 어깨 움직임의 보조 없이 순수한 엎침 동작을 평가한다. 양측을 비교하여 비대칭이 있으면 병적 제한으로 본다.
굽힘-폄과 마찬가지로 뒤침-엎침도 연속적 동작으로 검사한다. 양쪽 팔을 동시에 검사하여 비대칭을 관찰한다.
만약 환자가 능동적 움직임을 전혀 못한다면 검사자는 수동적 범위 검사로 진행한다. 굽힘-폄의 수동검사를 위해서는 환자가 팔꿈치를 90도로 굽혀 몸통 옆에 붙인 상태에서 검사자가 주두를 손으로 감싸고 팔꿈치를 몸통 옆에 고정한다. 다른 손으로 손목 위쪽을 잡고 팔꿈치를 굽히고 펴보며 해부학적 차단이나 통증으로 인한 경직이 있는지 확인한다. 수동적 가동범위를 확인한 후, 다시 능동적 범위로 비교한다.
뒤침-엎침의 수동검사를 위해서도 같은 안정된 자세에서 수행한다. 이번에는 검사자가 환자의 손을 악수하듯이 잡고 전완을 뒤침, 엎침 시켜 본다. 이 때 급작스러운 단단한 블록감이나 서서히 당겨지는 느낌을 확인한다. 이 역시 능동 범위와 비교한다.
근력검사(Strength testing)
주관절 근력검사는 등척성(isometric) 및 저항(resisted) 움직임으로 가장 흔히 시행한다. 연구에 따르면, 굽힘력은 팔꿈치 굴곡각도 90~110도, 전완 뒤침 상태에서 가장 강하며, 45도나 135도 굴곡에서는 약 75%로 감소한다.9 다른 연구에서는 등척성 검사 시 일반적으로 남성이 여성보다 주관절에서 약 2배 강하며, 폄은 굴곡 강도의 60%, 엎침은 뒤침 강도의 85% 정도라고 한다.10 검사해야 할 동작은 굴곡, 폄, 뒤침, 엎침과 손목 굴곡, 신전이다. 등척성 강도 검사를 위해 환자는 앉은 자세, 검사자는 환자 앞에 선다.
주관절 근력검사 시, 검사자는 한 손으로 주두를 감싸고 팔꿈치를 몸통 옆에 안정화한다. 각 동작에서 검사자가 한 방향으로 힘을 가하면, 환자는 반대 방향으로 밀어내야 한다. 예를 들어 굴곡을 테스트하려면 검사자가 팔꿈치를 펴려 할 때 환자는 팔꿈치를 굽혀 저항한다. 이 방식으로 굴곡, 폄, 뒤침, 엎침을 검사한다(그림 8.1~8.4).
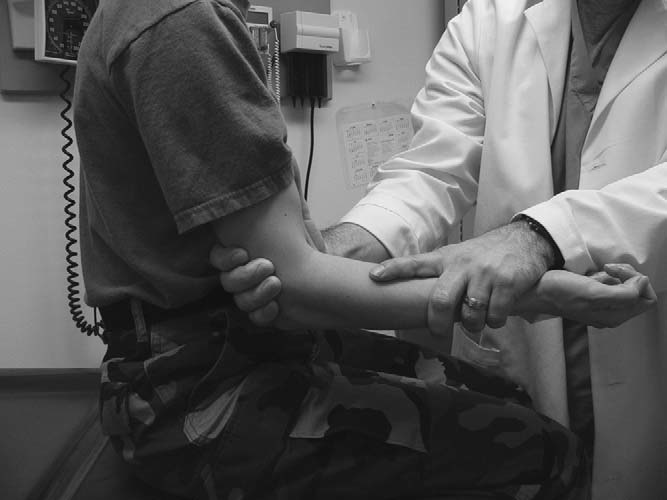


주관절을 검사하는 동안 손목 굴곡 및 신전 근력도 평가해야 한다. 손목을 조절하는 근육이 주관절에서 기원하기 때문이다. 손목 근력검사 시 검사자는 한 손으로 전완을 고정하고, 전완을 엎침한 상태에서 다른 손으로 환자의 손목 신전 혹은 굴곡에 저항한다(그림 8.5, 8.6).

주관절 근력검사에서 통증과 함께 약화가 나타나면 건병증(tendinosis), 근육 파열, 골절 같은 외상성 손상을 의심할 수 있다. 통증 없이 약화가 나타나면 중증 근육 긴장 손상이나 신경학적 손상을 생각할 수 있다. 근력 약화의 분포와 감각검사를 통해 신경 손상의 위치를 감별할 수 있다(표 8.1 참조). 팔꿈치와 전완 주변의 감각 분포는 다음과 같다:
C5: 액와신경(axillary nerve)에 의해 외측 상완부
C6: 근피신경(musculocutaneous nerve)에 의해 외측 전완부
C8: 전완내측피신경(antebrachial cutaneous nerve)에 의해 내측 전완부
T1: 상완내측피신경(brachial cutaneous nerve)에 의해 내측 상완부
근력검사와 함께 주관절 주변 혹은 관련 반사도 검사해야 한다. 흔히 검사하는 반사는 이두근 반사(C5-C6), 상완요골근 반사(C5-C6), 삼두근 반사(C7-C8)이다. 이 검사는 피부분절(dermatome)과 주위 감각분포 검사와 함께 시행한다.
촉진(Palpation)
촉진 시 환자는 가능한 한 이완 상태(앉거나, 앙와위)여야 한다. 전면을 시작으로 후면 등 모든 주관절 부위를 촉진한다.
전면(anterior)
전주와(cubital fossa)는 전면에서 첫 촉진 부위이다. 경계는 내측 원엎근(pronator teres), 외측 완요근(brachioradialis), 그리고 상과를 잇는 상방의 가상선으로 이루어진다. 이 오목부(fossa) 안에서 촉진 가능한 구조물은 이두근 건(biceps tendon), 상완동맥(brachial artery)이다. 상완동맥 손상은 골절이나 탈구 같은 외상 시 중요하며, 구획증후군이나 폴크만 허혈성 구축(Volkmann’s ischemic contracture)으로 이어질 수 있다. 비록 촉진은 어렵지만 정중신경(median nerve)과 근피신경(musculocutaneous nerve)도 이 부위를 지난다. 또한 전주와를 통해 척골의 구돌기(coronoid process)와 요골두(radial head)를 촉진할 수 있다. 마지막으로 이두근과 상완근의 이상 여부를 촉진한다.
내측(medial)
내측에서 가장 먼저 촉진되는 구조는 내측 상과(medial epicondyle)이다. 이곳은 손목 굴근 및 전완 회내근들이 기원하는 부위이다. 근복(muscle belly)과 상과 부착부를 촉진하며 압통은 내상과염(골퍼 엘보우)을 시사한다. 내측 측부 인대(medial collateral ligament)는 내측 상과에서 기원하여 척골의 구돌기와 주두로 이어진다. 내측 상과 후방에 있는 주관절 터널(cubital tunnel)을 촉진하면 자신경(ulnar nerve)이 지나가며, 이 부위를 누르면 자신경 압박과 유사한 감각을 유발할 수 있다.
외측(lateral)
외측에서 먼저 촉진할 구조는 외측 상과(lateral epicondyle)이다. 이 부위는 손목 신전근들이 기원하는 곳이다. 근복과 외측 상과 부착부를 촉진하며, 공통 신전건 부착부 압통은 외상과염(테니스 엘보우)을 시사한다. 촉진 시 요측손목신전근장근(extensor carpi radialis longus)이 상과 위쪽 상완골축(ridge)에 붙어 있음을 알 수 있다. 검사자는 외측에서 완요근과 회외근(supinator)도 촉진할 수 있다. 외측 측부 인대(lateral collateral ligament)는 외측 상과에서 시작해 윤상인대와 외측 척골을 따라 이어지는 끈 모양으로 촉진할 수 있다. 전완을 뒤침, 엎침 시키면 요골두와 윤상인대가 회전하는 것을 느낄 수 있다.
후측(posterior)
후면 촉진은 환자가 팔꿈치를 90도 굽힌 상태에서 가장 잘 이루어진다. 이 때 주두돌기(olecranon process)가 하방으로 뚜렷이 만져진다. 이 상태에서 피부를 잡아보면 주두 점액낭을 촉진할 수 있으며, 활막 두꺼워짐이나 유리체(loose body)가 있으면 미래에 주두점액낭염(olecranon bursitis) 발생 위험을 시사할 수 있다. 마지막으로 삼두근 힘줄과 근복을 따라 이상이 없는지 확인한다. 팔꿈치를 90도 굽힌 상태에서 주두돌기 바로 위 오목부(olecranon fossa) 내에 삼두근 건을 촉진할 수 있다.
특수 검사(Special tests)
근골격계 문헌에서 이하 특수 검사들에 대한 민감도와 특이도를 평가한 연구는 부족하다. 추후 연구가 필요하며, 여기 설명한 대부분의 검사는 무작위 대조 연구보다는 전문가 의견에 기반한 것이다.
인대 검사(Ligamentous tests)
인대 불안정성 검사(Ligamentous instability test)
이 검사는 주관절의 내반(요측(radial)) 및 외반(척측(ulnar)) 불안정을 확인한다. 검사자는 한 손으로 환자의 팔꿈치를 잡고, 다른 손으로 환자의 손목 위를 잡아 전완을 20~30도 굴곡시킨 상태에서 검사한다. 이때 주두가 오목에서 빠져나와 인대 검사에 유리해진다.
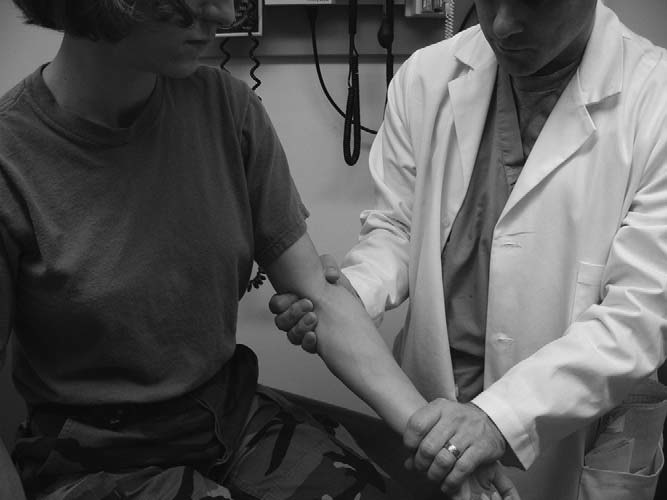
외측 측부 인대(요측 인대) 검사를 위해 검사자는 환자의 전완에 내반(adduction) 힘(바루스 스트레스)을 가한다(그림 8.7). 정상적인 주관절에서는 인대가 팽팽해지는 느낌을 받을 수 있다. 통증 변화나 가동범위 변화가 있는지, 여러 번 반복하면서 관찰한다. 과도한 이완성 혹은 부드러운 종지점(soft endpoint)이 느껴지면 양성 검사로, 관절 불안정을 시사한다.
외반(발거스) 검사를 통해 내측 측부 인대(첨측 인대) 안정성을 평가한다. 환자의 전완을 같은 자세로 유지한 뒤, 검사자가 외반(벌림) 힘을 가한다(그림 8.8). 통증, 가동범위 변화, 과도한 이완성, 부드러운 종지점은 양성 소견이다.

밀킹 마누버(Milking maneuver)
밀킹 마누버는 내측 측부 인대 손상을 민감하게 알아내는 검사이다. 환자에게 전완을 뒤침한 상태에서 어깨 신전, 팔꿈치 90도 굴곡 상태를 취하게 한다. 이후 검사자가 환자의 엄지손가락을 당긴다. 내측 측부 인대 손상이 있다면 내측 주관절 국소 통증과 불안정감, 긴장감을 느낀다. 최근 문헌에서는 이 조작을 변형한 방법도 소개되었는데, 어깨를 90도 굽히고 전완을 뒤침한 상태에서 검사자가 엄지를 잡고 주관절 전 범위에 걸쳐 외반 스트레스를 가한다. 이를 통해 통증 발생 범위 및 인대 손상 부위를 더 정확히 파악할 수 있다.11
후외측 회전성 불안정성 검사(Posterolateral rotatory apprehension test, posterolateral pivot-shift test)
이 검사는 외측 측부 인대의 척골 부착부 이완을 평가한다. 이 이완으로 인해 상완척골관절(humeroulnar joint)이 아탈구(sublux)되고, 이어 상완요골관절(humeroradial joint)의 이탈이 발생한다. 이때 척골은 상완골에 대해 외측으로 회전되며 이는 가장 흔한 형태의 주관절 불안정성이다.
검사 시 환자는 바로 누운 자세에서 문제 되는 팔을 머리 위로 들고 어깨를 외회전시킨다. 검사자는 환자의 손목과 신전된 팔꿈치를 잡는다(그림 8.9). 검사자는 손목에서 약간의 뒤침력을 가한 뒤, 주관절에 외반력과 축 방향 압박력을 가하면서 천천히 팔꿈치를 굽힌다. 후외측 불안정성이 있는 환자는 팔꿈치를 약 2030도 굽힌 지점에서 탈구될 것 같은 불안감을 느끼며, 4070도 사이에서 관절이 갑작스럽게 재정복(reduction)되는 느낌을 받는다(촉지 및 시각적 확인 가능).12 실제 탈구와 정복은 대개 환자가 의식이 없거나 진정 상태일 때 발생할 수 있다.


상과염 검사(Tests for epicondylitis)
외상과염 검사(Type 1)
검사자는 환자의 팔꿈치를 안정화하고 엄지손가락을 외측 상과 위에 올려놓는다. 다른 손으로 환자의 주먹을 쥔 손을 잡고 저항을 가한다(그림 8.10). 환자에게 주먹을 쥐고, 전완을 엎침시키며 손목을 요측으로 편위시키고 신전하게 하되, 검사자는 이에 저항한다. 이 저항에 의해 외측 상과 부위에 통증이 발생하면 양성이다.
외상과염 검사(Type 2)
검사자 엄지를 다시 외측 상과 위에 두고, 이번에는 환자의 전완을 수동으로 엎침시키면서 동시에 손목을 굴곡시키고 팔꿈치를 폄한다(그림 8.11). 이 동작으로 외측 상과의 신전근 건 기시부를 신장시키게 되며 통증 발생 시 양성이다. 이 검사는 요신경(radial nerve) 압박 환자에서도 통증을 일으켜 감별에 어려움이 있을 수 있으며, 추가 검사가 필요하다.


외상과염 검사(Type 3)
환자의 팔꿈치를 굴곡한 상태에서 검사자가 환자의 중지(long finger) 끝 부분을 누른다(그림 8.12). 이 상태에서 검사자는 환자의 긴 손가락 신전을 저항한다. 이는 장지 신근(extensor digitorum) 건에 특별한 저항을 준다. 외측 상과 부위에 통증이 발생하면 양성이다.
내상과염 검사(Medial epicondylitis test)
검사자는 환자의 팔꿈치를 지지하고 엄지를 내측 상과 위에 둔다. 다른 손으로 전완을 수동적으로 뒤침시키면서 손목과 팔꿈치를 폄한다(그림 8.13). 이 동작은 내측 상과의 굴근 건 기시부를 신장시켜 통증이 발생하면 양성이다.
신경 기능 검사(Tests for neurologic dysfunction)14
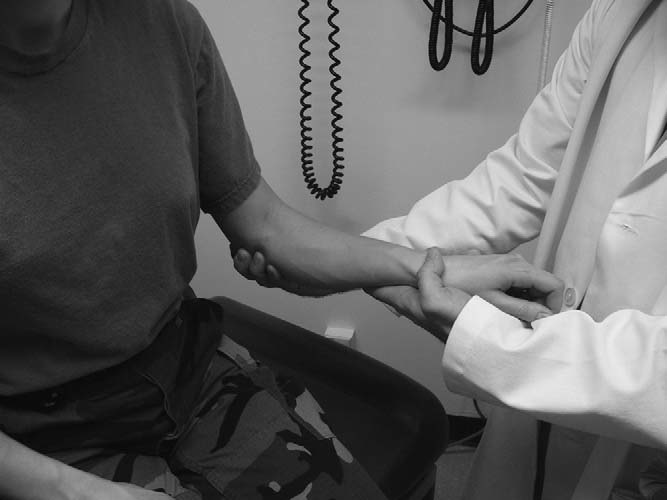
Tinel 징후(Tinel’s sign)
이 검사는 척측 또는 요측 쪽에서 할 수 있다. 자신경을 검사하기 위해 검사자는 주두돌기와 내측 상과 사이 자신경이 지나는 고랑(ulnar groove)을 톡톡 두드린다. 자신경 압박이 있으면 환자는 내측 전완에서 새끼손가락 부위까지 저림감(tingling)을 느낀다. 요측 신경(radial nerve)을 검사할 때는 외측 상과 전하방을 톡톡 두드려 해당 신경 경로를 따라 저림감(요측 전완에서 무지구면(thenar eminence) 및 요측 손가락) 발생 여부를 확인한다.
팔꿉 굽힘 검사(Elbow flexion test)
환자가 팔꿈치를 최대 굴곡하고 손목을 신전한 뒤 어깨를 외전(abduction)한 상태를 3~5분 유지한다.15 자신경 압박 환자는 이 자세 유지 중 자신경 분포 영역(전완 및 손)에 저림이나 감각이상을 경험한다.
Wartenberg 징후(Wartenberg’s sign)
Wartenberg 징후는 새끼손가락 외전 근력 약화를 의미한다. 환자가 손을 테이블 위에 놓은 상태에서 검사자가 환자의 손가락을 벌려놓고, 다시 손가락을 모으게 한다. 자신경 포착이 있는 환자는 새끼손가락을 다른 손가락 쪽으로 다시 완전히 모으지 못한다.16
Froment 징후(Froment’s sign)
Froment 징후는 자신경 압박 환자에서 배측골간근(dorsal interosseous) 및 무지내전근(adductor pollicis) 약화를 의미한다. 검사자가 종이를 환자의 첫째, 둘째 손허리뼈 사이에 끼워 잡게 한다(그림 8.14). 위 근육들이 약하면 환자는 두 손허리뼈를 모아 종이를 잡지 못하고 대신 장측 무지굽힘근(flexor pollicis longus)을 사용해 엄지를 굽혀 종이를 붙잡는다(그림 8.15).


원엎근 증후군 검사(Pronator teres syndrome test)
검사자는 환자의 팔꿈치를 90도 굽힌 상태에서 검사자의 저항에 대항해 환자가 팔꿈치를 펴면서 전완을 회내(pronation)하도록 한다. 원엎근에 의한 정중신경 압박이 있으면 정중신경 지배 구역으로 감각이상(저림, 이상감각)이 발생한다.
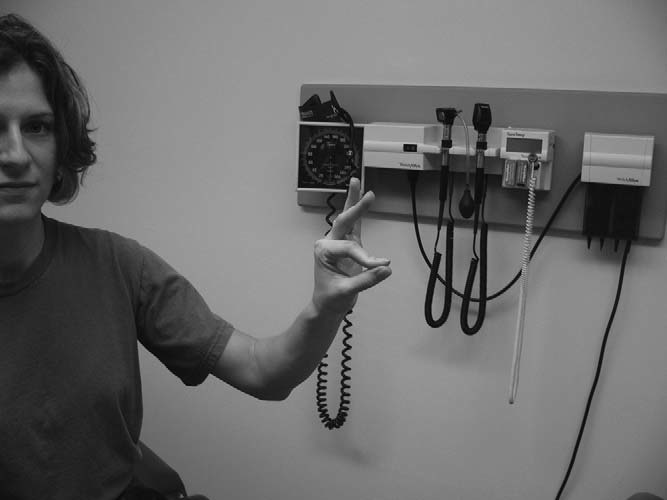
집게집기 검사(Pinch grip test)
이 검사는 ‘O 사인’ 또는 ‘OK 사인’이라고도 한다. 전방골간신경(anterior interosseous nerve, 정중신경 분지) 포착 시 환자는 검지와 엄지 끝을 맞대고 집게집기 동작을 제대로 못한다(그림 8.16). 정상이라면 손가락 끝끼리 정확히 마주쳐야 하나, 신경 포착 시 손가락 끝을 대지 못하고 지문면이 평평하게 맞닿게 된다(그림 8.17). 이 경우 감각 이상은 동반되지 않는다.

참고문헌(REFERENCES)
Jobe FW, Nuber G: Throwing injuries of the elbow. Clin Sports Med 1986;5:(4):621-636.
Lyman SL, Fleisig GS, Osinski ED, et al: Incidence and determinants of arm injury in youth baseball pitchers: a pilot study (abstract). Med Sci Sports Exerc 1998;30:S4.
Hoppenfeld S, Hutton R: Physical Examination of the Spine and Extremities. Upper Saddle River, NJ, Prentice Hall, 1976, pp 35-57.
Lee MJ, Rosenwasser MP: Elbow trauma and reconstruction: chronic elbow instability. Orthop Clin North Am 1999;30:81-89.
Wilder RP, Guidi E: Anatomy and examination of the elbow. J Back Musculoskel Rehabil 1994;4:7-16.
Jackson MD, McKeag DB: Anatomy and biomechanics of the elbow and forearm. In Sallis RE, Massimino F (eds): Essentials of Sports Medicine. St. Louis, Mosby, 1997, pp 294-306.
O’Connor FG, Olivierre CO, Nirschl RP: Elbow and forearm injuries. In Lillegard WA, Butcher JD, Rucker KS (eds): Handbook of Sports Medicine: A Symptom-Oriented Approach, 2nd ed. Boston, Butterworth-Heinemann, 1999, pp 141-157.
Chumbley EM, O’Connor FG, Nirschl RP: Evaluation of overuse elbow injuries. Am Fam Physician 2000;61:691-700.
Kapandji AI: The Physiology of the Joints, Volume 1: Upper Limb. New York, Churchill Livingstone, 1970.
Askew LJ, An KN, Morrey BF, Chao EY: Isometric elbow strength in normal individuals. Clin Orthop 1987;222:261-266.
Callaway GH, Field LD, Deng XH, et al: Biomechanical evaluation of the medial collateral ligament of the elbow. J Bone Joint Surg Am 1997;79:(8):1223-1231.
O’Driscoll SW, Bell DF, Morrey BF: Posterolateral rotatory instability of the elbow. J Bone Joint Surg 1991;73:440-446.
Magee DJ: Orthopedic Physical Assessment, 4th ed. Philadelphia, WB Saunders, 2002, pp 321-353.
Vennix MJ, Wertsch JJ: Entrapment neuropathies about the elbow. J Back Musculoskel Rehabil 1994;4:31-43.
Buehler MJ, Thayer DT: The elbow flexion test: a clinical test for the cubital tunnel syndrome. Clin Orthop 1988;233:213-216.
Regan WD, Morrey BF: The physical examination of the elbow. In Morrey BF (ed): The Elbow and Its Disorders. Philadelphia, WB Saunders, 1993.
Bigg-Wither G, Kelly P: Diagnostic imaging in musculoskeletal physiotherapy. In Refshauge K, Gass E (eds): Musculoskeletal Physiotherapy: Clinical Science and Practice. Oxford, Butterworth-Heinemann, 1995."